רמב"ם - הקריה הרפואית לבריאות האדם
 | |
| מאפייני הארגון | |
|---|---|
| סוג |
בית חולים כללי, בית החולים רות רפפורט לילדים |
| אוניברסיטה | הטכניון |
| בעלים | מדינת ישראל |
| מנכ"ל | פרופ' מיכאל הלברטל |
| היסטוריה | |
| תאריך ייסוד | 1938 |
| שירותים | |
| מספר מחלקות | 65 מחלקות אשפוז |
| מיטות | 1,040 |
| http://www.rambam.org.il | |
| גאוגרפיה | |
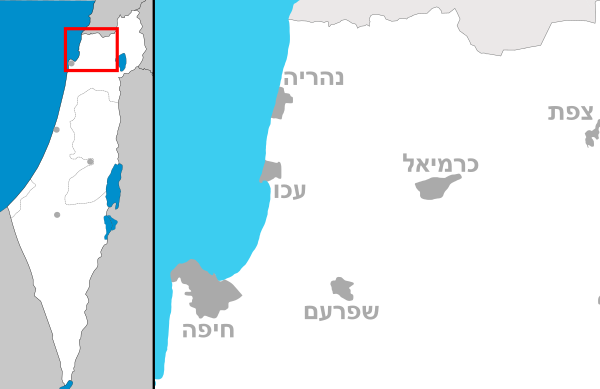
| מיקום | חיפה |
| קואורדינטות | 32°50′00″N 34°59′09″E / 32.8333837°N 34.9858396°E |

רמב״ם – הקריה הרפואית לבריאות האדם, הידוע גם בשם "המרכז הרפואי רמב"ם", הוא המרכז הרפואי הגדול ביותר בצפון ישראל. רמב"ם הוא בית החולים השלישוני[1] היחיד בצפון. זהו בית חולים אוניברסיטאי, המקיים קשרים הדוקים עם הפקולטה לרפואה של הטכניון (השוכנת בצמוד אליו), ומשמש מתקן ההוראה הקלינית העיקרי של הפקולטה.
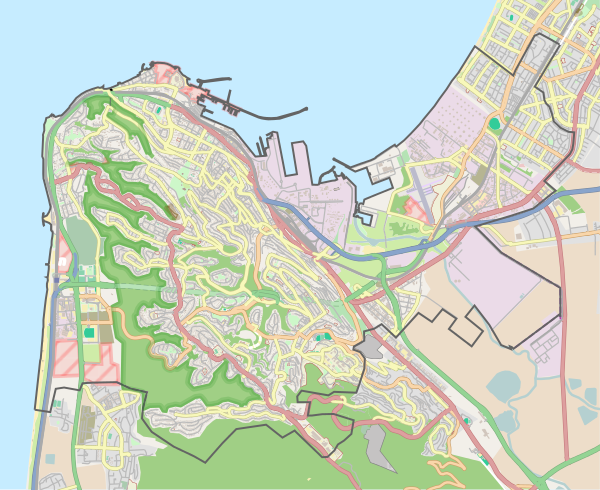
המרכז הרפואי שוכן בשכונת בת גלים שבחיפה, לחוף מפרץ חיפה. בית החולים קרוי על שמו של הרמב"ם, מגדולי הוגי הדעות היהודים ורופא במקצועו, בן המאה ה-12. במתחם בית החולים נמצא גם בית החולים לילדים ע"ש רות רפפורט – בית החולים לילדים היחיד בצפון הארץ בו כלולים כל תחומי רפואת הילדים.
מנכ"ל המרכז הרפואי הוא פרופ' מיכאל הלברטל.
תקופת המנדט הבריטי
[עריכת קוד מקור | עריכה]יסוד בית החולים
[עריכת קוד מקור | עריכה]ראשיתו של בית החולים רמב"ם בימי המנדט הבריטי, כאשר הגיעו לחיפה חיל המשלוח המצרי בפיקודו גנרל אדמונד אלנבי בשנת 1918. אלה הקימו מחנה צבאי גדול בחצר הטכניון ובחצר בית הספר הריאלי העברי, ובמחנה נכלל גם בית חולים צבאי לטיפול בחיילי הוד מלכותו. עם התארגנות השלטון הבריטי בארץ ישראל החלה לבוא לידי ביטוי גם אחריותו למערכת הבריאות. המבנה הראשון בחיפה ששימש כבית חולים אזרחי (זמני) תחת השלטון הבריטי היה בבית החולים הגרמני שבמושבה הגרמנית (רחוב מאיר של היום). לאחר תקופה קצרה עבר בית החולים למבנים ברחוב סנט לוקס, רחוב מקביל לרחוב הגפן (מתחתיו) של היום, בבית חולים זה הייתה מחלקה מיוחדת למחלות מידבקות, שנפוצו מאוד באותה תקופה. בבית החולים היה גם בית ספר לאחיות, ובו שלוש תלמידות במחזור הראשון – שתי יהודיות וערבייה אחת. עם הסגל הרפואי נמנו בעיקר רופאים ערבים ובריטים, אך היו גם שלושה יהודים: ד"ר יצחק ויצמן, ד"ר רודולף רייטלר וד"ר אלכסנדר מלחי.
בית החולים הממשלתי החדש בחיפה
[עריכת קוד מקור | עריכה]בעקבות עליית הנאצים לשלטון בגרמניה, שעוררה חששות מפני מלחמה מתקרבת, והגידול הניכר באוכלוסייתה של חיפה החליטה ממשלת המנדט על הקמת בית חולים גדול וחדיש בחיפה, שיענה על צורכי האוכלוסייה האזרחית (בעיקר האוכלוסייה הערבית והאזרחים הבריטים), ויותאם לקליטת פצועים מאגן הים התיכון בעת הצורך. בנוסף לאוכלוסייה גדולה, שכללה גם בריטים רבים – אנשי צבא, פקידים ובני משפחותיהם, היו לחיפה מספר יתרונות משמעותיים. כבר באותה העת פעלו בה נמל חיפה, בתי הזיקוק, צומת הרכבות על הדרך שבין אלכסנדריה ודמשק ומחנות צבא רבים שהיו בסביבתה.
הוחלט כי בית החולים יוקם בקרבת הנמל ובקרבת מסילת הברזל, כדי שפצועים יוכלו להיות מופנים אליו דרך הים וברכבת. בדרומו של נמל חיפה החדש, בבת גלים, עמדו באותה עת שני מבנים המצויים בו גם היום: מנזר הכרמליתים (המכונה במאה ה-21 "בניין האבן"), בו שהו נזירות מהמסדר הכרמליתי, ומבנה עבור מסדר האחיות סנט ג'וזף (Institut des sœurs de Saint Joseph) ששימש כפנימייה לבנות. מנזר הכרמליתים עמד לפני פינויו, עם מעבר הנזירות למקום הקבע שלהן בכרמל הצרפתי. בחפשם אחר אזור מתאים לבניית בית החולים, העלו שירותי הבריאות של המנדט את הרעיון לרכוש את מנזר הכרמליתים, לשפצו ולהפעילו כבית חולים. התוכנית נזנחה עם התגברות סכנת המלחמה, והוחלט על בנייתו של בית חולים חדש ומודרני בשטח הצמוד למנזר, בינו לבין נמל חיפה.
למכרז על תכנון בית החולים ניגשו מספר אדריכלים ובהם אריך מנדלסון, יהודי מברלין, שתכנן בארץ ישראל מספר מבנים מפוארים, ובהם בית החולים הדסה הר הצופים. תכנון בית החולים נמסר לידי מנדלסון על פי החלטתו של הנציב העליון, ארתור ווקופ, כדי לאפשר לתושבי ארץ ישראל בעלי כישורים מתאימים להטביע את חותמם על הארכיטקטורה בארץ, בניגוד לעמדתו של הקולונל הרון, ראש שירותי הבריאות בארץ ישראל, שרצה למסור את התכנון לידי אדריכל אנגלי, כפי שנעשה קודם לכן לקראת בינוי נמל חיפה.
הבנייה נמסרה לחברת "סולל בונה", שנדרשה שמחצית הפועלים יהיו יהודים ומחציתם ערבים.[2] למרות התנאי, מחתה אגודת הפועלים הערבית על מסירת הבנייה ל"סולל בונה" ובקשה שעבודות הבנייה יבוצעו ישירות על ידי הממשלה.[3] בית החולים כלל שני מבנים, האחד בן חמש קומות ובו 220 מיטות וכן מגורי אחיות, והאחר בן שלוש קומות לחדרי הניתוח, מרפאות יום ומעבדה. בכל שטחו המערבי של הבניין ניטע גן רחב ידיים ובו שבילים לטיולי החולים ומשפחותיהם בשעות אחר הצהריים, כמיטב המסורת הבריטית. לצדו של הגן הוקמה שורת ביתנים חד-קומתיים – הראשון שבהם עבור אזרחים בריטים, שעל פי המסורת הקולוניאלית לא יכלו לדור בכפיפה אחת עם המקומיים. ביתנים אחרים נועדו לאשפוז אסירים ולמשכן שומריהם.
בבניין בית החולים התגשמו רעיונותיו של מנדלסון לאחד בין הנוף, האקלים והתרבות המקומיים. קצב הבנייה היה מהיר: אבן הפינה הונחה ב-1935, הבנייה החלה ביוני 1937[4] וכבר ב-22 בדצמבר 1938 נערך טקס חנוכת הבית,[5] שהיה חגיגי במיוחד, וזכה לכותרות בעיתוני הארץ. הטקס נערך בהשתתפותו של הנציב העליון הרולד מקמייקל, שכינה את בית החולים: "המוסד הרפואי היפה ביותר במזרח התיכון". בטקס השתתפו גם הקולונל הרון, מנהל שירותי הבריאות הממשלתיים, הקולונל קית' רוטש, מושל ירושלים, ראש עיריית חיפה, חסן שוכרי, וסגנו היהודי שבתי לוי, מנהלי בתי החולים בארץ, נציגי מוסדות רפואיים אחרים ונכבדים רבים. הקולונל הרון דיווח כי עלות הבנייה הסתכמה ב-150 אלף לירות ארץ ישראליות (לא"י)[6] וכי תקציב התפעול של בית החולים יהיה 20 אלף לא"י בשנה.
ישנן 9 תמונות בגלריה. ניתן להקיש על תמונה להגדלתה
|
הסגל הרפואי בשנים 1938–1948
[עריכת קוד מקור | עריכה]

יהודי חיפה וסביבותיה השתמשו בעיקר בשירותי בית החולים "הדסה", שעבר בשנת 1942 לבניין חדש (ונקרא מאז "בית החולים רוטשילד"), וכן בבתי החולים ליולדות "אמהות", "בתר", "מולדה" ו"עזרה". על כן היהודים כמעט לא נהנו משירותי בית החולים החדש. רק 20-30% מהמאושפזים בבית החולים החדש היו יהודים, בעוד מרבית המאושפזים היו מקרב האזרחים הבריטים הרבים באזור ומהאוכלוסייה הערבית, ומטבע הדברים גם בסגל הרפואי לא היו יהודים רבים.[דרוש מקור]
בבית החולים היו אז שלוש חטיבות:
- החטיבה הפנימית, שנוהלה על ידי ד"ר פריד איסקנדר חדד (לקראת סוף תקופת המנדט עזב לביירות והתמנה לפרופסור באוניברסיטה האמריקנית בביירות). מרבית החולים באותם הימים סבלו ממחלות מידבקות, וד"ר רודולף רייטלר היה אחראי להם במקביל לניהול המעבדה הבקטריולוגית.
- החטיבה הכירורגית, שבראשה עמד ד"ר ג'ון הרברט תומפסון, שהיה גם מנהל בית החולים. בחטיבה זו בלטו ד"ר נאיף אמין חמזה (ער'), מנתח וגינקולוג דרוזי-לבנוני שנשאר בארץ עד לאחר קום המדינה; כאשר הפך בית החולים לבית חולים יהודי, הוא נטל אמבולנס, מילא אותו בציוד רפואי, ברח איתו ללבנון ולא מילא את הבטחתו להחזירו.[דרוש מקור]
- החטיבה הבריטית, עמדה לרשות אזרחים בריטיים, ונוהלה על ידי ד"ר תומפסון. אשתו, ברברה תומפסון, הייתה האחות האחראית.
בבית החולים היה גם אגף לאסירים, שנוהל על ידי ד"ר חמזה. את מכון הרנטגן ניהל ד"ר אמיל משה קליינהאוז, ואת בית המרקחת בולוס ואטללה, ומעט מאוחר יותר אקסל פרויליך, שהיה למנהלו הראשון של בית המרקחת ברמב"ם.
האווירה בבית החולים הייתה טובה אפילו בימי המאורעות שקדמו למלחמת העצמאות, וזאת הודות להנהגתו של המנהל ד"ר תומפסון, והיחסים בין הסגל הערבי לסגל היהודי היו הוגנים. עם פתיחתו של בית החולים החדש היה הרכבו האנושי מגוון: הסגל מנה אנגלים, ארמנים, דרוזים, יהודים, מוסלמים ונוצרים. היחסים היו הוגנים בדרך כלל, אך הימים היו בשולי המאורעות, בעת מלחמת העולם השנייה ובימי המאבק של היישוב היהודי במדיניות "הספר הלבן" של ממשלת בריטניה ובימי המאבק להקמת מדינה יהודית; אלה נתנו אותותיהם גם בפעילות היומיומית בבית החולים.
באוגוסט 1947 פתחו האחיות היהודיות והערביות של בית החולים בשביתת רעב בדרישה לשיפור מנות המזון המוגשות להן ולחולים. לאחר יום של שביתה הובטח להן שהמזון ישופר והשביתה הסתיימה.[7]
מחלות מידבקות ומגפתיות
[עריכת קוד מקור | עריכה]
בראשית שנות ה-40 הוחל בייצור פניצילין, שהיה תגלית חדשה בעת ההיא והיה קשה להשיגו. תקופה זו הצטיינה בהתפרצויות של מחלות מידבקות ובמגפות שונות, בעיקר עקב זיהומי מעיים בשל תנאי היגיינה לקויים במסעדות שבעיר ובשל אי-הקפדה על כללי היגיינה נאותים בטיפול בירקות, בפירות ובמוצרי מזון אחרים.
על מנת להכיל את המחלות המדבקות נקבע בחוק המנדטורי כי אנשים שלקו במחלה מידבקת חייבים להתאשפז, אך ורק בבתי חולים ממשלתיים. החולים הללו אושפזו בשלושת הביתנים שהוקמו לצדו של בית החולים ואליהם נוסף ביתן רביעי בעת מלחמת העולם השנייה. 60 מתוך כ-250 המיטות בבית החולים היו בביתנים לחולי מחלות מידבקות, שבהם היו תנאי בידוד על פי כללי ההיגיינה. חשיבותו העיקרית של בית החולים לאוכלוסייה היהודית הייתה במיטות אלו, ורוב היהודים שאושפזו בבית החולים הממשלתי היו חולים במחלות מידבקות.
באותה תקופה התגלו מקרי דבר אחדים: בבית החולים אושפז סבל סודני שעבד בנמל חיפה. התופעות שליוו את מחלתו לא היו מוכרות לפרופ' ולירו, והוא פנה אל ד"ר רייטלר, מנהל המעבדה הבקטריולוגית, וזה הצליח לזהות במעבדה את חיידק הדבר הבובוני. בעקבות זיהוי החיידק טופל החולה ועוד 16 עובדים מנמל חיפה בסטרפטומיצין, וההתפרצות דוכאה עם מקרה מוות אחד בלבד. המקרה פורסם בעיתון הרפואי הבריטי "British Medical Journal"[8] והיה למאמר הרפואי הראשון שיצא מבית החולים הממשלתי שפורסם בעיתונות הבינלאומית. התפרצות אחרת נודעה בקיץ 7–1946, כאשר לבית החולים הגיעו עשרות חולים מאזור הקריות שלקו בטיפוס הבהרות.[9]
שנות ה-40
[עריכת קוד מקור | עריכה]על אף מיעוט המאושפזים היהודים ומיעוט הרופאים היהודיים התנהל מאבק היישוב גם בבית החולים על ידי עובדיו היהודיים ובפיקוד "ההגנה".
בנובמבר 1940 עגנה בנמל חיפה אוניית הנוסעים "פאטריה" ועליה כ-2,000 מעפילים. אלו נמלטו מהתופת הנאצית באירופה, נעצרו על ידי הבריטים והועלו אליה במטרה לגרשם מהארץ למאוריציוס. הנהגת היישוב וארגון "ההגנה" החליטו למנוע את הגירוש באמצעות חבלה בספינה, כך שהפלגתה תסוכל או לכל הפחות תעוכב. התוכנית השתבשה כאשר בעקבות פיצוץ, שהייתה אחראית לו "ההגנה", האונייה נטתה על צדה והחלה לטבוע. באסון שנוצר נספו כ-260 איש, מתוכם כ-200 מעפילים וכ-50 חיילים ושוטרים בריטים. לנוכח המצב נערך בית החולים הממשלתי באופן מיוחד וקלט אליו את מאות הפצועים מהאירוע. חלק מהם הועברו ישירות לשלושת חדרי הניתוח שפעלו ללא הרף במשך 24 שעות. הבריטים העבירו למחנה המעצר בעתלית את אלו מבין המעפילים שהיו פצועים קל. הפצועים טופלו בשלוחה שהקים בית החולים הממשלתי באחד הבניינים שבמחנה.

בבית החולים נוהלה פעילות סדירה של ארגון ה"הגנה" באופן ממודר, עליה היה מופקד ד"ר אלפרד יונגמן ואיש מחבריו לא ידע על כך. ד"ר יונגמן הגיע למחלקת הרנטגן בשנת 1941. לאחר פרוץ מלחמת העולם השנייה גייס הצבא הבריטי בארץ כ-200 רופאים יהודים יוצאי גרמניה ואוסטריה וכך נפתרה למעשה סוגיית אבטלתם. קרבתו של בית החולים לחוף הכתיבה ליונגמן תפקיד נוסף - היה עליו לקלוט מעפילים שבאישון לילה קפצו מספינתם שנתקעה בשרטון בחוף בת גלים.
לאחר קבלת החלטת החלוקה באו"ם בכ"ט בנובמבר 1947 גברו התקריות בין היהודים והערבים ומספר הנפגעים והפצועים עלה ועמו העומס על בתי החולים. קרבות מלחמת העצמאות החלו, אך הבריטים היו עדיין בארץ ובתי החולים הממשלתיים שירתו בעיקר את האוכלוסייה הערבית. בית החולים עצמו התרוקן ממרבית עובדיו בתחילת 1948 וגם קהל יהודי לא הגיע לקבל שירות.[10][11]
בין השנים 1948–1970 ניהל את המכון הפתלוגי הפרופ' ברוך (בלה) גלי שהיה הפתולוג הראשון בחיפה.[12]
שלהי תקופת המנדט הבריטי ומלחמת העצמאות
[עריכת קוד מקור | עריכה]במהלך ההכנות ליציאתם מארץ ישראל החליטו שלטונות המנדט הבריטי להעביר את בית החולים לרשות עיריית חיפה. לאחר הפסד הערבים בקרב על חיפה והחלטתם להתפנות מהעיר במקום להיכנע, נותר בית החולים נטוש וריק.
ד"ר חמזה, שהיה סגן מנהל בית החולים, קיבל את רשותו של ד"ר ניסנבאום, הנציג הרפואי של העירייה, ליטול אמבולנס עד הגבול הלבנוני לאחר שהבטיח להחזירו לבית החולים. מאוחר יותר התברר כי האמבולנס היה מלא בציוד רפואי ובתרופות ומעולם לא הוחזר. הנזק הכספי היה ניכר ובבית החולים חסרו תרופות, חומרי חבישה, ציוד ומכשירי ניתוח. 10 ימים לאחר צאתם של הבריטים נכנסו לבית החולים צוותי בית החולים רוטשילד של עיריית חיפה, ולאחר כשבועיים ב-15 במאי,[13] נמסר בית החולים באופן רשמי לידי גזבר עיריית חיפה, מרדכי בודוך, ששימש כמנהל בית החולים למשך יום אחד.


בית החולים הופעל על ידי עיריית חיפה בעיצומה של מלחמת העצמאות וקלט את פצועי "ההגנה" וצה"ל מחזית הצפון, במיוחד את הפצועים קשה שבית חולים 10 הצבאי, ששכן אותה עת בבית החולים האיטלקי, לא היה מסוגל לטפל בהם. במקביל נקלטו בבית החולים גם אזרחים, לאור הגידול באוכלוסיית האזרחים עם בוא העולים החדשים שהשתחררו ממחנות המעצר בקפריסין.
כבר באמצע ההפוגה הראשונה, ביוני 1948, שיגרו בכירי הרופאים בחיפה, בעיקר מבית החולים רוטשילד אך גם מבית החולים כרמל ומקופת חולים, מכתב לשר העלייה והבריאות בו קראו להפוך את בית החולים העירוני לבית חולים מרכזי לכל הצפון שיהיו בו כל המחלקות הקליניות וכל המעבדות והמכונים לעבודה רפואית משוכללת.
העירייה קיבלה על עצמה את הפעלת בית החולים עד 1 באוגוסט 1948, כאשר הממשלה קיבלה על עצמה לממן חצי מהעלויות.[14] מנהל בית החולים, ד"ר ברנרד נוימן, וראש עיריית חיפה, שבתי לוי, פנו לשר העלייה והבריאות בבקשה למימון פעילות בית החולים. לאור זאת הוסכם באוגוסט 1948 על העברת בית החולים לידי ממשלת ישראל.[15] העברת האחריות לידי הממשלה נבעה מצרכי המלחמה, כך הסבירו לנציגי העירייה, ובדעת הממשלה להקצות 200 מיטות נוספות לצבא לשם טיפול בפצועי עיניים, פציעות אורתופדיות ונפגעי כוויות, ועוד 100 מיטות למחלות מידבקות ועוד מיטות פנימיות ואחרות לרווחת תושבי חיפה. נציגי העירייה חשבו שעם שוך הקרבות וסיום המלחמה יחזור בית החולים לרשות העירייה, אך שר הבריאות, משה שפירא, לא הסכים עמם. שפירא טען שממשלת ישראל מעולם לא התחייבה להחזיר את בית החולים לעירייה וכי בית החולים היה מאז ומתמיד רכוש ממשלתי, מאז היווסדו בימי המנדט הבריטי. לגבי העברת בית החולים בידי שלטונות המנדט הבריטי לידי עיריית חיפה, טען שפירא שההעברה בטלה.[דרוש מקור]
בית החולים עבר לידי הממשלה ב-1 באוגוסט 1948 ובאופן רשמי ב-1 בינואר 1949.[16] באותם ימים שקד ד"ר חיים שיבר על הקמתו וארגונו של חיל הרפואה. קצב התארגנותו של בית החולים לא היה לרוחו והוא גייס את ד"ר רפאל גז'בין, שהיה סגן מנהל בית החולים "הדסה" בתל אביב, לנהל את בית החולים עם מעברו לידי ממשלת ישראל. ד"ר גז'בין היה עתיר ניסיון. הוא סיים שירותו בצבא הבריטי בדרגת אלוף-משנה, ניהל את בית החולים הצבאי בקנטרה והיה אחראי למערך אשפוז הפצועים בעת הפגזות במלחמת העצמאות.
תקופת דור המייסדים לאחר הקמת מדינת ישראל
[עריכת קוד מקור | עריכה]צעדים ראשונים ושינוי שמו של בית החולים
[עריכת קוד מקור | עריכה]מראשית הפעלתו על ידי עיריית חיפה היו בבית החולים 300 מיטות ובשנים 1949–1950 גדלה הצפיפות כשמספר המיטות עלה ל-400. בית החולים תפקד ברמה ירודה לעומת המצב בימי המנדט הבריטי. מעבר לצפיפות הרבה, התקציב היה נמוך יותר ולא נתן מענה לכל הצרכים הגדלים, היה מחסור חמור בציוד רפואי ובכוח אדם מנוסה, ונעדרה מסורת של תחזוקה וניקיון שאפיינו את המשטר הבריטי. בית הספר לאחיות, שמחזורו השני נפתח ב-1949, סייע להתגבר על המחסור באחיות ובתפעולו השגרתי של בית החולים. בית הספר נוהל בקפדנות על ידי עלזה ילין, על פי המסורת הבריטית הקפדנית. התלמידות ניקו את החדרים על ציודם, רחצו את החולים, סידרו את המיטות, שטפו כלים וסירים, עיקרו מזרקים, טיפלו בחולים, הוזעקו בלילות למלא מקום אחיות חסרות ובלעדיהן לא ניתן היה לקיים את המוסד. הן נהנו מלימודים, מגורים וכלכלה חינם ועל כן לא קיבלו תמורה עבור עבודתן מעבר ללירה אחת לחודש דמי קיום (לשם השוואה, שכרה של פועלת ניקיון היה 34 לירות ישראליות לחודש).
כחלק מגדילתו של בית החולים בשנים אלו נבנו בו ארבעה בתי ילדים, שהיו חלק מהתפתחות מואצת בתחום אשפוז הילדים עם הקמת מדינת ישראל עקב קליטת העלייה ההמונית שעמה התמודדה המדינה. בין השאר נשלחו לשם חולים רבים ממחנות העולים. על אף התנאים הקשים האווירה באותם הימים הייתה משפחתית. מרבית הרופאים גרו בצריפים בשטח בית החולים - כל רופא קיבל חדר בצריף גם אם היה אב לילד אחד. השירותים והמקלחות היו משותפים. כל משפחות הרופאים חגגו את החגים בצוותא והאווירה הייתה חמה ומשפחתית. בכל שבוע התקיים בגן של בית החולים קונצרט ובו הושמעה מוזיקה קלאסית מעל גבי תקליטים באוזני הרופאים, האחיות והתלמידות. בתקופה זו החלו להגיע ראשוני הסטאז'רים שסיימו לימודיהם באוניברסיטה העברית בירושלים, ובואם הביא גם לשינוי כלפי השפה העברית בבית החולים. בגיליונות החולים מאותן שנים ניתן לצפות בסיכומי הרופאים בבליל שפות - רוסית, גרמנית, פולנית, אנגלית ועברית. ד"ר גז'בין הנהיג את חובת הרישום בשפה העברית ובבית החולים התקיימו שיעורים בעברית לכל הרופאים יוצאי הגלויות השונות.
בראשית 1952 החליט שר הבריאות יוסף בורג, באישור דוד בן-גוריון, שבתי החולים הממשלתיים יקראו על שם גדולי הרפואה בתולדות עם ישראל. כך קיבל בית החולים בחיפה את שמו של הרמב"ם. בתחילה הציע בורג לקרוא לבית החולים "מיימונידס", כשמם של מספר בתי חולים בעולם המערבי הנקראים על שמו של הרמב"ם. אולם ד"ר גז'בין סיפר על כך לד"ר פאר, כירורג בבית החולים וזה עמד על כך שהשם יהיה עברי והאיץ בגז'בין למהר ולהשיג את אישורו של שר הבריאות לשם רמב"ם, שכן עוד ב-1934, כאשר חגגו בתל אביב את יובל הרמב"ם, הציע א"ז בן ישי לקרוא לבית החולים ההולך ומוקם בתל אביב (לימים בית החולים איכילוב) על שמו של הרמב"ם ומועצת עיריית תל אביב קיבלה את הצעתו.[17] בן-ישי ביקש על כן לשמור את השם עבור בית החולים התל אביבי, אך בורג לא ויתר, אימץ את התיקון של פאר ובית החולים בחיפה זכה להיקרא על שמו של הרמב"ם.
פתיחת מחלקות חדשות
[עריכת קוד מקור | עריכה]כבר בשנים הראשונות לקום המדינה נאלץ רמב"ם להתמודד עם מוכנותו לאירועים רבי נפגעים וכבר אז החל להתגבש מעמדו המיוחד במערך הצבאי בפיקוד הצפון. אמנם מלחמת סיני התרחשה בסיני, ופצועיה לא טופלו בבית החולים, אך בית החולים התמודד עם היערכות לקליטת נפגעים רבים. המשחתת המצרית "אבראהים אל-אוול" הפגיזה את מפרץ חיפה ורמב"ם התנסה לראשונה בפינוי: כל החולים פונו למשך 48 שעות, אך בדיעבד לא היה בכך צורך - לא היו נפגעים. עם תום ימי החירום, כאשר כל מיטות בית החולים היו ריקות, נוצלה ההזדמנות לערוך ארגון חדש במחלקות בית החולים וייעודן. בית החולים שכן עדיין בבנייניו המקוריים מימי המנדט הבריטי והמוצא היחיד להרחבתו היה צמצום מספר המיטות בתחום אחד ופיתוח תחומים חדשים. התקופה הייתה תום מגפת שיתוק הילדים ותחילת מתן החיסון נגד נגיף הפוליו ועל כן נסגרו כ-40 מיטות במחלקת הילדים כדי לפנות מקום למחלקות חדשות.

במקום שהתפנה בעקבות סגירת מיטות האשפוז, נפתחו המחלקות לאורולוגיה בניהולו של ד"ר דן לוין, אורתופדיה בניהולו של ד"ר אויגן שטיינר, כירורגיה פלסטית בניהולו של ד"ר ברנרד הירשוביץ (ולימים נוספה לה יחידת כוויות) נוירולוגיה בניהול ד"ר קרל מאיר ומחלקת עור בניהול ד"ר סלים חיים. כמו כן נפתחו המחלקות לכירורגיית כלי דם, תחום שפותח על ידי ד"ר אלפרד שרמק, כירורגיית ילדים אשר תחילה נוהלה על ידי ד"ר מתתיהו (מתי) זלצר (לימים מייסד ומנהל טיפול נמרץ ילודים). גם מחלקה לפסיכיאטריה נפתחה בניהולו של ד"ר זיגפריד פליגלמן ו-20 מיטות הוקצו למחלקה חדשה ויחידה בכל צפון הארץ באותו הזמן - המחלקה לנוירוכירורגיה בניהולו של ד"ר עלי פייזר.
בתחומים אחרים נפתחו מרפאות מקצועיות ליד מחלקות האשפוז, נפתח מכון ה-EEG, המכון לאודיומטריה, המכון לתפקודי ריאות (באמצעות מכשור מודרני שהובא מארצות הברית על ידי ד"ר אהרון ולירו), הוחל בניתוחי פה ולסת על ידי ד"ר דוד גוטמן ונפתח המערך הקרדיולוגי על ידי פרופ' אגון ריס. תוך זמן קצר נפתחו מרפאות מקצועיות לכל מחלקות בית החולים והיה בכך אות המבשר תחילת תקופה חדשה, התייעלות, ירידה במספר ימי האשפוז מזה והישענות על הרפואה האמבולטורית מזה. את מכון הרנטגן ייסד וניהל ד"ר יוליוס מונק.
מבין תחומי הרפואה החדשים וטיפולים חדישים בעולם כולו היו ניתוחי הלב והחזה. ב-1961 הוצע השירות הבלעדי הזה לתושבי הצפון עם פתיחתו באחריותם של ד"ר דוד אדלר, ד"ר יעקב אבוהב ופרופ' אגון ריס. גם ההוראה הלכה והתרחבה עם הצטרפותם של סטאז'רים ומתמחים בוגרי הפקולטה לרפואה בירושלים. תוכניות הלימודים בבית הספר לאחיות התרחבו גם הן ונפתחו קורסים ייעודיים לאחיות חדרי ניתוח, לאחיות בריאות הציבור ולחובשות צבאיות.
בשנת 1963 התמנה ד"ר גז'בין למנכ"ל משרד הבריאות, וסגנו, ד"ר משה לזר, תפס את מקומו. בתום תקופתו של גז'בין מנה בית החולים 520 מיטות ועבדו בו 80 רופאים. בשלב זה היה ברור כי בית החולים הגיע בשל ממדיו למבוי סתום והוא אינו יכול להתפתח יותר והוא זקוק למבנים חדשים. מרבית הרופאים שהו וביקרו במוסדות רפואה יוקרתיים ברחבי העולם ועם שובם גבר תסכולם נוכח הפערים הרבים, הצפיפות הקשה ותנאי האשפוז הבלתי הולמים.
|
בית החולים בתקופת הנהלתו של ד"ר לזר
[עריכת קוד מקור | עריכה]
לאחר 12 שנים שבהן כיהן ד"ר משה לזר כסגנו של ד"ר גז'בין, התמנה לזר למנהלו של בית החולים וכיהן בתפקיד זה 12 שנים, עד צאתו לגמלאות בשנת 1975. בתקופת כהונתו של ד"ר לזר כמנהל חלה תנופה בהתפתחותו של בית החולים ומספר רב של מחלקות ושירותים נפתחו ביוזמתו. השינויים במבנה בית החולים החלו עם פרוץ מבצע קדש ב-1956. בית החולים פונה מחוליו ואז, ביוזמתו של לזר החלו להכניס שינויים במבנהו ואלה הכשירו אותו להפוך לבית החולים המרכזי לצפון ישראל - בית החולים השלישוני היחיד בצפון עד המאה ה-21. נוסדו ונפתחו מחלקות רבות: המחלקה הנוירוכירורגית, המחלקה לאורתופדיה והמחלקה לכירורגיה פלסטית ונפגעי כוויות. בתקופה זו נפתחה גם המחלקה לכירורגית פה ולסת, וביוזמתו של פרופ' ארליק נפתחה המחלקה לטיפול נמרץ שבראשה עמד פרופ' שמעון בורשטיין עם בואו ב-1967. כמו כן נפתח המכון האונקולוגי לכל צפונה של ישראל ובראשו פרופ' אליעזר רובינזון, שעבר צפונה מבית החולים "הדסה" בירושלים. בתקופה זו הוכר רמב"ם כבית החולים המשרת את פיקוד הצפון וכאתר הקליטה של הפצועים מחזית הצפון. במקום הוקם מנחת מסוקים וזה שינה כליל את תהליך קליטת הפצועים.
בניית הבניין הראשי החדש
[עריכת קוד מקור | עריכה]
שיאו של קידום פיתוח התשתיות של בית החולים בתקופתו של לזר היה בניית הבניין המרכזי החדש והגדלת מספר המיטות שבו בכ-50%. בניינו המקורי של בית החולים הממשלתי מאז תקופת השלטון המנדטורי נועד ל-250 חולים אך ב-1963 היו בו כבר 550 חולים אשר שהו בצפיפות רבה ובית החולים לא יכול היה להיענות לביקוש שהלך והתעצם עם הגידול באוכלוסייה. תנאים אלה היו מוכרים היטב למנהלו הוותיק של בית החולים שהתמנה בינתיים למנכ"ל משרד הבריאות, ד"ר גז'בין. ד"ר ארליק החל לפעול, בעידודו של גז'בין, לבניית הבניין החדש עם סגן שר הבריאות, ח"כ יצחק רפאל. תוך כשנה הוגשה תוכנית להקמת בניין חדש ובו מחלקות אשפוז, חדר מיון, מעבדות, ספרייה, אולם הרצאות, חדר אוכל לסגל בית החולים ובית כנסת. בסך הכל עלה מספר המיטות על פי תוכנית זו מ-550 מיטות ל-760 מיטות אשפוז.
עיכובים שונים המריצו את ד"ר ארליק ואת הנהלת בית החולים שלא להרפות ממשרד הבריאות, ולבסוף, בנובמבר 1966 הונחה אבן הפינה לבניין שבסופו של דבר הוחלט שיהיה בן 8 קומות. הייתה זו תקופת המיתון וייתכן שדווקא בשל כך הואצו ההליכים על מנת ליצור מקומות עבודה רבים בצפון הארץ. האדריכל אריה שרון הופקד על תכנון הבניין וניהול הבנייה הופקד בידי מע"צ. עם זאת, בשל עיכובים מצידו של הקבלן "סולל בונה", שלא עמד בלוח הזמנים של הבנייה, בית החולים נאלץ לפלוש לבניין הלא גמור מספר ימים לאחר פרוץ מלחמת יום הכיפורים, כשבע שנים לאחר תחילת הבנייה. חדר המיון הוכשר במהירות לקלוט את הפצועים הרבים, ואנשי הטכניון סייעו לבית החולים להתמודד עם מבול הנפגעים. הבניין אוכלס בהדרגה ושנה לאחר הפלישה המאולצת, ב-1974, קיבלה הנהלת בית החולים את הבניין לרשותה באופן רשמי.
|
הקמת הפקולטה לרפואה
[עריכת קוד מקור | עריכה]


ב-1964 נחתם הסכם בין מנהל בית החולים, ד"ר לזר, לבין הפקולטה לרפואה בירושלים לפיו יהיה בית החולים רמב"ם לסניף של האוניברסיטה העברית ואחד מבתי החולים בהם יעשו חלק מתלמידי השנה החמישית והשישית של בית הספר לרפואה לימודים קליניים.[18] לאחר ארבע שנים ביקש בית החולים רמב"ם להקדים את בואם של הסטודנטים מירושלים וביקש לקלוט אותם כבר בשנת לימודיהם הרביעית. הרעיון היה לאפשר לסטודנטים ללמוד לימודים פרה-קליניים בירושלים ולעבור את כל ההכשרה הקלינית ברמב"ם.
ד"ר ארליק שאף להפוך את רמב"ם לחלק אינטגרלי של הפקולטה בירושלים ולא להסתפק במעמד של סניף. הוא גייס לשם כך את ראש העיר אבא חושי ואת מנהל בית החולים רוטשילד (במאה ה-21: "המרכז הרפואי בני ציון") ד"ר שיין, ויחדיו פעלו לקידום הרעיון, אך הרעיון נדחה על ידי האוניברסיטה העברית בירושלים. ד"ר ארליק לא ויתר ונרתם למען הקמת בית ספר לרפואה בחיפה ללא חסות האוניברסיטה העברית. אף על פי שהוועדה המליצה שלא להקים בית ספר לרפואה, פתח ד"ר ארליק במסע שכנוע בדרגים הגבוהים יותר בין שרי הממשלה. הוא שכנע את השר בלי תיק מנחם בגין כי צפון המדינה מקופח וכי הקמת הפקולטה יחד עם מרכז רפואי גדול יסייעו מאוד לקידום חיפה והגליל. מאמציו של ד"ר ארליק נשאו פרי ובאוגוסט 1969 התקבלה החלטת הממשלה על הקמת בית ספר לרפואה בחיפה, לשנת הלימודים הרביעית עבור מסיימי שנת הלימודים השלישית הלומדים באיטליה. שני מחזורים שהגיעו מאיטליה למדו בבניין מנזר הכרמליטיות בבית החולים רמב"ם, שהקצה גם מקום בביתן "סקר הלב" למזכירות בית הספר. עד למיזוגה של הפקולטה עם הטכניון היא נוהלה על ידי הנהלה בראשות נשיא הטכניון, דיקאן הפקולטה לרפואה, נציג עיריית חיפה, משרד החינוך, משרד הבריאות ונציגי ציבור.
בשנת הלימודים 1971 נפתחה כיתה ללימודי שנה א' בטכניון, פרופ' ארליק מונה לפרופסור מן המניין ולדקאן הראשון של הפקולטה לרפואה של הטכניון. בניין המנזר הנוסף (סן ג'וזף) שהיה צמוד למנזר הכרמליטיות נחכר על ידי העירייה ושופץ והוא היווה את משכן הפקולטה בשנותיה הראשונות.
שנות ה-60 וה-70
[עריכת קוד מקור | עריכה]בשנות ה-60 החל פרופ' ארליק לקדם את השתלת כלי הדם. בעזרת תרומה כספית שגייס נרכש מתקן לשימור כלי דם בשיטת ההקפאה היבשה, וכלי דם מגופות נפטרים נשמרו בו. לאחר שביצע ניתוח השתלת כלי דם בהצלחה נשלח ד"ר אלפרד שרמק לארצות הברית להתמחות בתחום וכך נפתח בבית החולים עידן כירורגיית כלי הדם בניהולו של פרופ' שרמק, לימים מנהל מחלקה כירורגית ב' וכירורגית כלי דם. לאחר השתלתו המוצלחת של כלי הדם נסללה דרכו של פרופ' ארליק לתחום השתלות הכליה, תחום חדש בעולם הרפואה של אותם ימים. בראשית 1966 בוצעה ברמב"ם השתלת הכליה מן המת לראשונה בישראל. הניתוח בוצע באישה שהייתה במצב סופני והוא הסתיים במותה.
באותה עת לא היו בבית החולים מכונות דיאליזה ולא ניתן היה לשמור על חיי החולה עד למציאת כליה מתאימה. פריצת הדרך של ארליק הביאה לביצוע 8 השתלות כליה בשנתיים הראשונות ולפיתוחו של תחום הטיפול בחולי כליות סופניים. שתי מכונות דיאליזה הוענקו בתרומתו של סם אייזנברג מארצות הברית. ד"ר אורי בתר נשלח לארצות הברית להתמחות בתחום החדש ולימים התמנה למנהל המחלקה לנפרולוגיה ומכון הדיאליזה. היחידה לנפרולוגיה ברמב"ם הייתה ליחידה העצמאית הראשונה בישראל ובעקבותיה הלכו כל בתי החולים, וכך היה רמב"ם לחלוץ בהכרת הנפרולוגיה כמקצוע עצמאי.
במחלקת היולדות בראשותו של פרופ' אהרון פרץ התמקדו המאמצים בפיתוח יחידות להיריון בסיכון גבוה וכך פחתה משמעותית תמותת נשים בעת לידה. הקמת מחלקת פגים בהנהגתו של פרופ' מתי זלצר הפחיתה באופן ניכר את תמותת העוברים עקב אי התאמה בין סוג הדם של האם והעובר. מחלקת הנשים ברמב"ם הייתה הראשונה בין מחלקות הנשים בארץ שביצעה החלפת דם העובר, ובשנות ה-80 הייתה בין המחלקות הראשונות בהן עברו נשים הפריית מבחנה.
בשנים אלה נפתחו ופותחו תחומים חדשים: ב-1965 נחנך לראשונה מכון האיזוטופים בהנהלת ד"ר אמיל ארד והפך מאוחר יותר למחלקה לרפואה גרעינית בהנהגת פרופ' דב פרונט. במקביל לחנוכת מכון האיזוטופים התפתח תחום האנדוקרינולוגיה בראשותו של פרופ' דוד ברזילי. מפנה חשוב חל ב-1968 עם הקמתה של המחלקה לאונקולוגיה בראשותו של פרופ' אליעזר רובינזון, שהגיע לרמב"ם מבית החולים הדסה בירושלים. המחלקה ריכזה את הטיפול בחולי מחלות ממאירות, שמספרם הלך וגדל באזור הצפון, וכך הפכה המחלקה למרכז האונקולוגי לכל צפון הארץ. האגודה למלחמה בסרטן סייעה בהצטיידותה של המחלקה החדשה ומאוחר יותר גם בבניית מבנה מתאים. היא החלה במתן הקרנות קובלט, הקרנות רנטגן עמוקות ושטחיות, טיפולי רדיום וכימותרפיה. ב-1975 הופעל ברמב"ם, לראשונה בארץ, מאיץ החלקיקים הקווי הראשון.
תקופה זו הביאה גם למפנה בתחום מחלות הלב. מחלות הלב הכליליות ואוטם שריר הלב בפרט היו לגורמי התמותה העיקריים בעולם ובארץ. פיתוחן של שיטות ניטור אלקטרוניות אחר תפקוד הלב הביאו לפיתוחן של יחידות לטיפול נמרץ לבביות וב-1972 שקד פרופ' אגון ריס, מנהל המחלקה לקרדיולוגיה, על תכנון מקורי של יחידה כזו אשר זיכתה בסופו של דבר את האדריכלית בפרס. ארגון הבריאות העולמי התרשם מתכנון היחידה ומקצועיותה והמליץ שזו תהווה מרכז הדרכה בינלאומי.
תחומים אחרים נוספו בשנים אלו לרמב"ם ובהם כאלה אשר נפתחו לראשונה בארץ. המרכז הארצי למידע ברעלים, הרעלות והטיפול בהן נפתח ב-1973 בניהולו של ד"ר נף הרץ ומאז נותן מרכז זה ייעוץ לכל פונה במשך 24 שעות ביממה מתוך מאגרי מידע ממוחשבים על עשרות אלפי חומרים ומסייע לכל חדרי המיון, המרפאות והקהל הרחב בדרכי ההתמודדות עם פגיעות ותופעות הלוואי של הנ"ל.
המחלקה לכירורגית פה ולסת הראשונה בישראל נפתחה באותה עת גם היא בראשותו של פרופ' דוד גוטמן וגם המחלקה לנוירוכירורגיה בראשותו של פרופ' עלי פייזר הייתה למחלקה הראשונה בצפון ישראל ומאז ועד היום היא המחלקה היחידה לניתוחי מוח בכל צפונה של ישראל. את הרשימה סוגרת מחלקת ההתאוששות או המחלקה לטיפול נמרץ נשימתי אשר הייתה לראשונה בארץ שאושרה כמחלקה לכל דבר על ידי משרד הבריאות. היה זה שוב ביוזמתו של פרופ' דוד ארליק אשר גייס את פרופ' שמעון בורשטיין והביאו מבלגיה לעמוד בראש השירות החדש. כל ההתפתחויות הללו התרחשו בתקופת ניהולו של ד"ר לזר אשר המשיך את התנופה בה החל קודמו ד"ר גז'בין.
תפנית: מרפואה טיפולית לרפואה מונעת
[עריכת קוד מקור | עריכה]תקופת הניהול של דור המייסדים נסתיימה עם פרישתו לגמלאות של ד"ר לזר ב-1975. בשנה זו עבר הניהול לידי פרופ' ראובן אלדר וב-1979 לסגנו פרופ' ליאון אפשטיין.
תקופה זו התאפיינה בקשיים כלכליים משמעותיים בפניהם עמדה ישראל ואלה השפיעו גם על קצב הצמיחה וההתרחבות של בית החולים. בנוסף לאלה השתנתה המדיניות ותפיסת העולם של הנהלת בית החולים, ששמה פעמיה לעבר הקהילה. על כן הוחל בהסטת משאבים מתחומי הרפואה הטיפולית שרווחה עד אז לעבר הרפואה הקהילתית, על ידי פיתוחם של תחומים חדשים. פרופ' אלדר ופרופ' אפשטיין, תחילה כסגנו של אלדר ואחר כך כיורשו בהנהלת בית החולים, הכשירו את הקרקע להקמת מסגרת אקדמית לרפואה קהילתית והוחל במתן קורסים לאחיות בהיבטים שונים של הרפואה הציבורית ובריאות הציבור.
הובלטו הדגשים של הרפואה המונעת, החינוך לבריאות ולקיום אורח חיים בריא וכן לרפואה תעסוקתית. בפקולטה לרפואה נפתח החוג לרפואה חברתית ועלה מספר הרופאים המתמחים שעסקו במחקר התחומים החדשים. השירות הסוציאלי בבית החולים הורחב באורח ניכר, מתוך התפיסה כי פני בית החולים אל הקהילה ולכן שחרורו של החולה לביתו חייב להיות מלווה בתשומת לב רבה גם ליעדו של החולה ולתנאים שבהם הוא שרוי.
בשנים הללו נתקלה הפעילות השוטפת של בית החולים בקשיים רבים ותנופת הפיתוח הואטה, אם כי במספר תחומים, על אף המשבר הכלכלי, נרשמו כמה הישגים אשר ציינו את תחילתו של שיתוף פעולה עם תעשיות ההיי-טק שבפאתי חיפה ובעיקר עם חברת אלסינט. ב-1978 הוצב לראשונה במחלקת הרנטגן מכשיר ה-CT ובמחלקה לרפואה גרעינית מצלמת הגמא הראשונה. מאז הואץ שיתוף הפעולה הזה ובית החולים הפך לאתר המרכזי לניסויים קליניים של אלסינט ומרבית מכשירי ההדמיה שלה (MRI ,CT, מצלמות גמא) נוסו תחילה בבית החולים רמב"ם.
התנאים הקשים ובעקבותיהם עצירת פיתוח תשתיות, קיצוצי התקציב שנכפו על בית החולים, התיישנות המבנים וההידרדרות בתנאי האשפוז של החולים שמספרם הלך ועלה העיבו על האווירה במוסד ואט אט גברו הקולות אשר התנגדו להנהלה ובעיקר נוכח ההסטה של הקצאת המשאבים מהרפואה הטיפולית. פרופ' אלדר קיבל על עצמו שליחות בפיליפינים מטעם ארגון הבריאות העולמי והתפטר מניהול רמב"ם ב-1979 ופרופ' אפשטיין קיבל את ניהול המוסד כממלא מקום המנהל עד למועד בחירת המנהל החדש ב-1981.
תחילת שנות ה-80
[עריכת קוד מקור | עריכה]


התנאים הקשים בבית החולים, אשר ליוו את המשבר הכלכלי בארץ, העיבו גם על האווירה בארגון. צמצום המשאבים, המחסור במוצרים בסיסיים, הקפאת הפיתוח התשתיתי והקפאת הרכש של הציוד המתקדם - כל אלה לוו בחוסר שביעות רצון ובהתארגנות של מנהלי מחלקות לפעולות מחאה מול משרד הבריאות וגם בבית החולים עצמו. בשנת 1981 נקרא הפרופ' יוסף ברנדס על ידי מנכ"ל משרד הבריאות, פרופ' ברוך מודן, לנהל את בית החולים לתקופה של חמש שנים. ברנדס החל עבודתו כרופא ברמב"ם בשנת 1957, תחילה כסטאז'ר ואחר כך כמתמחה. בתקופת ניהולו המחלקה שגשגה והתפתחה ובוגריה הפכו למנהלי מחלקות ברחבי העולם. ברנדס עודד את הטמעת תחום הפריית המבחנה, שטח אשר ברבות הימים פותח על ידי תלמידו ויורשו פרופ' יוסי איצקוביץ שהעמיד את המחלקה כחלוצה בעולם בתחום תאי הגזע העובריים. באותם הימים החלה להתגבש ההכרה כי בראש הפירמידה ראוי שישב גם מישהו הבקי גם במינהל, בכלכלה ובניהול ארגון גדול, ומיד עם תחילת כהונתו, ברנדס הביא ארצה לתקופה של מספר חודשים את ברי פרידמן, אחד מבכירי בית החולים "Mount Sinai" בניו יורק, אשר היה לנשיאו ברבות הימים. באותם הימים החלו ברחבי העולם למחשב את מערכות המנהל בבתי החולים ובית החולים רמב"ם היה אחד החלוצים בארץ שהחל להטמיע את המפנה הזה.
ב-1982 יזם פרופ' ברנדס את הקמת הזרוע הכלכלית של בית החולים, "קרן המחקרים", ששימשה מכשיר פיננסי עצמאי שמאפשר פעילות נוספת מעבר למה שתקציב משרד הבריאות מתיר. בהדרגה גדלה פעילות הקרן והיא אפשרה לתגמל צוותים בגין עבודה נוספת והונהגה משמרת נוספת אשר ייעלה את עבודת בית החולים, תוך ניצול המכשור הרפואי וחדרי הניתוח אשר קודם לכן עמדו ללא שימוש לאחר שעות העבודה המקובלות. באמצעות הקרן מומן פיתוח בית החולים, הוקמו מבנים חדשים, שופצו מחלקות ישנות וחלה תנופת הצטיידות. כיום ממשיכה הקרן לשמש מנוף לפיתוח בית החולים ולקידומו ומחזור פעילותה בשנת 2010 הגיע לכ-300 מיליון ש"ח.
תחום נוסף בו התמקד ברנדס בראשית דרכו היה שינוי בדימויו הציבורי של הארגון. במסגרת זו גייס דור חדש של אנשי ציבור מהצמרת החיפאית ומחוצה לה אשר שידרגו את אגודת הידידים של בית החולים, איתם נפגש לעיתים מזומנות, בעיקר בעיתות משבר ביחסי בית החולים עם משרד הבריאות. בארצות הברית הושלמה בהצלחה החייאתה של אגודת הידידים שהייתה אמנם עמותה רשומה זה מכבר אך הייתה רדומה במשך שנים. ד"ר בן-ישי שהיה בניו יורק עם פרוץ מלחמת שלום הגליל התבקש לסיים את המלאכה וכך נפתח משרד העמותה בארצות הברית ונבחרו מוסדותיה ובראשם ג'רלד ניומן, שהיה אז סגן נשיא בל"ל בניו יורק. בימי כהונתו של ברנדס קובע מעמדו של רמב"ם כ"בית החולים של פצועי צה"ל".
לאחר בדיקת פתע למוכנותו של רמב"ם לקליטת נפגעים בפיגוע המוני, במהלכה התברר כי בית החולים לא היה מוכן, הכין ברנדס תוכנית כוללת שבמרכזה פינוי בית החולים מחוליו, הכפלת מספר המאושפזים ושימוש במתקנים אחרים במעלה הכרמל. מחסני החרום תוגברו בתרופות ובציוד. ביוני 1982 פרצה מלחמת שלום הגליל ובית החולים קלט מאות רבות של פצועים אשר זרמו ללא הרף אל מנחת המסוקים היישר משדה הקרב. במלחמה זו זקף רמב"ם לזכותו הישגים היסטוריים ברפואה הצבאית אשר בחלקם יושמו לאחר מכן בצבא ארצות הברית ובצבאות נאט"ו ואז נזרעו הזרעים הראשונים להכרה ברמב"ם מאוחר יותר כמרכז טראומה בינלאומי.[19]
רמב"ם תחת הנהלתו של משה רוח
[עריכת קוד מקור | עריכה]
כהונתו של פרופ' ברנדס כמנהל בית החולים תמה ב-1986 ולקראת סוף אותה שנה, בעודו מכהן כקצין רפואה ראשי (קרפ"ר) ועומד בפני סיום תפקידו, הציע שר הבריאות מוטה גור לתא"ל ד"ר משה רֶוַח את משרת מנהל מרכז רפואי רמב"ם. בית החולים לא היה זר לרוח, שכן הוא ליווה אותו באופן הדוק בתקופה שכיהן כסגן קרפ"ר וכקרפ"ר מאז מלחמת שלום הגליל ואחריה, בתקופה שבה מרכז רפואי רמב"ם היה לבית החולים הבלעדי כמעט שקלט את פצועי צה"ל שנפגעו בלחימה בלבנון. פרופ' רוח קיבל לידיו את ניהול בית החולים בתחילת 1987, מבלי שניצל את חופשת השחרור לה היה זכאי, ומיד צלל לנבכי הניהול בחיים האזרחיים. למעשה החל תהליך קבלת ההחלטות בעודו במדים, כאשר הגיעו ללשכת הקרפ"ר נציגי רמב"ם לדיון בדבר הצטיידות במכשור חדיש לאגף המעבדות.
פרופ' רוח כיהן כמנהל מרכז רפואי רמב"ם במשך למעלה מ-18 שנה, התקופה הארוכה ביותר בה כיהן מנהל כלשהו בעבר, ובמהלכן התפתחות בית החולים וקידומו היו ללא תקדים. עם כניסתו לתפקידו היה עליו לענות על צרכים חיוניים ומידיים לשם טיפול בחיילי צה"ל אשר נפגעו בלחימה בלבנון. מאז פרוץ מלחמת "שלום הגליל" ועד נסיגת צה"ל מלבנון טופלו כ-4,000 פצועים בבית החולים והוא הוכר ונודע כמרכז לטיפול בפציעות קרב וטראומה בכל העולם. אך בעיקר היה על פרופ' רוח להמשיך בהגשמת משימתו של בית החולים זה מכבר: להיות בית חולים מתקדם ולסגל עצמו לתמורות החלות על החברה בישראל ביחסה לרמת החיים, לטכנולוגיות חדשות, לכניסה לעולם ההיי-טק וגם לחשיבה כלכלית נכונה בניהול בית החולים. התקופה בה החל רוח בניהול רמב"ם הייתה קשה מבחינה כלכלית. זו התאפיינה בקיצוצי תקציב בכל משרדי הממשלה על מנת לשקם את כלכלת ישראל ומול המטלות המתעצמות על בית החולים כתוצאה מהעלייה בתוחלת החיים והזדקנות האוכלוסייה. כך, למשל, נדרש בית החולים רמב"ם להקפיא קליטת עובדים חדשים ולצמצם את היקף הוצאותיו הן בשימוש בחשמל, מים וכו' והן בהוצאות על חומרים ותרופות שרכש. בית החולים ניצב בפני מצב בו חלה עלייה משמעותית בביקוש לשירותיו מחד, אך התיישנות תשתיותיו מאידך. אלה הולידו את הצורך להישען יותר ויותר על שני מקורות עיקריים לשם פיתוחו: תרומות וניצול ההכנסות בקרן המחקרים. מחזור פעילות הקרן הלך וגדל וכך נשמרה המגמה המאפיינת את תקופתו של רוח בהמשך ציודו של בית החולים, שיפור תשתיותיו ומחשובו המלא. במקביל שקדה ההנהלה בהשבחת המשאב האנושי. בתחום זה הלך וגבר שיתוף הפעולה עם הפקולטה לרפואה של הטכניון. גיוס כוח אדם מקצועי היה על דעת שני המוסדות ובתיאום ביניהם כדי להבטיח את איכות המשאב האנושי בשלושה תחומים: שירות רפואי קליני, הוראה ומחקר.
טראומה
[עריכת קוד מקור | עריכה]המרכז הרפואי רכש ניסיון רב בטיפול בנפגעי טראומה, יותר משאר מרכזי הרפואה בישראל, בשל היותו החזית הצבאית היחידה שהייתה פעילה מאז חתימת הסכם השלום עם מצרים; על גבול הצפון, ברצועת הביטחון ובדרום לבנון. הדרישה המתמדת לשירותי טראומה הביאה לשכלול מערך הטראומה הן בהיבט הארגוני והן בהיבט הרפואי, והישגיו זכו להכרה בינלאומית. במלחמת לבנון השנייה קלט בית החולים כ-850 פצועי מלחמה, חיילים ואזרחים.[20] הטיפול המוצלח בנפגעים, ותפקוד בית החולים כשהוא עצמו ניצב בקו האש (45 מתקפות טילים), זכו להד תקשורתי.[21]
בשנת 1998, בעת מסעו לגיוס תרומות באמריקה הלטינית, נפגש סגן מנהל בית החולים, ד"ר צבי בן-ישי, עם שרי הבריאות של מקסיקו, ונצואלה וקולומביה, במטרה להעניק מניסיונו של רמב"ם בטיפול בפצועים גם למערכות הבריאות במדינותיהם. הרעיון מומש לאחר שד"ר משה מיכלסון, מנהל מרכז הטראומה, וגילה היימס, מתאמת שירותי הטראומה, הכינו תוכנית לקורס חודשי ייחודי בניהול וארגון מרכזי טראומה לרופאים ואחיות. הקורס הראשון התקיים בשנת 1999 וכלל 20 משתתפים, כולם מארצות אמריקה הלטינית. לאחר שהתקבל משוב חיובי במחלקה לשיתוף פעולה בינלאומי (מש"ב) במשרד החוץ, הגיעו בקשות להתקבל לקורס דומה בעתיד. מספרי המועמדים הגיעו עד 80, אך התקבלו לקורס לאחר מיון רק 25 משתתפים. במלאת 70 שנה לבית החולים (2008) התקיימו כבר 7 קורסים כאלה בהם השתתפו למעלה מ-290 רופאים, אחיות ופרמדיקים מ-56 מדינות. בנוסף, התקיימו סדנאות וקורסים בארצות שונות כמו איטליה, פורטוגל, פוארטו ריקו, לטביה, אסטוניה, סין ותאילנד ולראשונה קיים ארגון נאט"ו את הסדנה הבינלאומית שלו בנושא אסונות רבי נפגעים בחיפה, בארגונן של ישראל ופורטוגל. לאחר פרישתו לגמלאות מכהן פרופ' רוח כנשיאו של מרכז ההוראה ללימודי הטראומה, שזוכה לביקוש רב. נכון לשנת 2011, מנהלת מרכז ההוראה הבינלאומי היא גילה היימס, ומנהלו הרפואי ד"ר משה מיכלסון, מנהל יחידת הטראומה ברמב"ם.
|
תאי גזע עובריים
[עריכת קוד מקור | עריכה]
בחודש נובמבר 1998 פורסם לראשונה בעולם בכתב העת האקדמי "Science" על בידודם של תאי גזע עובריים אנושיים.[22] הפרסום היה פרי מחקרם המשותף של פרופ' יוסף איצקוביץ-אלדור, מנהל מחלקת נשים ויולדות ברמב"ם, ופרופ' ג'יימס תומפסון מאוניברסיטת ויסקונסין שבארצות הברית. מקורם של התאים היה בעוברים בני שישה ימים אשר הופרו במבחנה ולא נועדו להשתלתם ברחם אמם. הוריהם תרמו אותם לשם המחקר לאחר שכבר זכו להריון מוצלח מעוברי מבחנה אחרים. התאים הללו הם נצחיים, יכולים לגדול לנצח במעבדה, לשמור על אופים העוברי ויכולים להוות מקור לכל סוגי התאים בגוף לאחר תהליך התמיינות בתנאים שונים. כך ניתן לייצר מהתאים העובריים הבלתי ממוינים תאים שונים כמו תאי שריר, תאי שריר הלב, תאי עצב ועוד. תגלית זו פתחה עידן חדש בפני מדעני העולם וכיום אין כמעט מרכזי מחקר רפואי שאינו חוקר היבטים שונים, מדעיים ויישומיים, הקשורים לתאי הגזע העובריים וכולם מצביעים על הפוטנציאל החבוי בהם לצורך שימוש קליני.
במהלך השנים, מאז בידודם של תאי הגזע העובריים, הוקם "המרכז לחקר תאי גזע", המשותף לרמב"ם ולטכניון, בראשותו של פרופ' איצקוביץ–אלדור, ונרשמו הצלחות בגידולם של תאים ייחודיים שעברו את תהליך ההתמיינות ומקורם בתאי הגזע העובריים. פרופ' ליאור גפשטיין מהמחלקה הקרדיולוגית היה הראשון בעולם שייצר תאי לב שמקורם בתאי גזע עובריים והוכיח לראשונה כי ניתן להשתמש בהם כדי לרפא רקמת לב שנפגעה בקצב הפעימות שלה, כלומר להשתמש בתאי הלב שמקורם בתאי גזע כקוצב לב ביולוגי.
קבוצת חוקרים אחרת, הכוללת את פרופ' קרל סקורצקי, ד"ר מתי צוקרמן, ד"ר סוהיר אסדי ופרופ' איצקוביץ הצליחה להדגים בגופיפים דמויי עובר תאים המפרישים אינסולין ואלה נבחנים לבדיקת הפוטנציאל שלהם לטיפול בחולי סוכרת.
גילוי תאי הגזע העובריים עורר מחלוקות רבות בארצות הברית והנשיא ג'ורג' בוש אסר על הפקתם. במסגרת זו הופיע פרופ' איצקוביץ בפני ועדת הסנאט האמריקאי ובפני ראשי המכונים הלאומיים לבריאות (NIH) וצידד בשימוש בתאי הגזע אשר מקורם בעוברים מוקפאים המועמדים להשמדה לאחר שבני הזוג (ההורים) השלימו את טיפולי הפוריות שלהם. בעקבות זאת פרסם ה-NIH רשימה של מספר מוסדות בחמש מדינות העומדים בקריטריונים המחמירים להספקת תאים לצורכי מחקר במימון אמריקאי והתאים שבודדו ברמב"ם במרכז לחקר תאי הגזע אושרו לשימוש כזה ובכך זכו מעבדות רמב"ם והטכניון להכרה בינלאומית ביכולת הביוטכנולוגית שלהן.
תאי גזע לבביים
[עריכת קוד מקור | עריכה]


מעבדתו של פרופ' גפשטיין הייתה מהחלוצות בתחום פיתוח שיטות התמיינות של תאי גזע ליצירת רקמת לב אנושית במעבדה. בשיתוף פעולה עם מעבדתו של פרופ' איצקוביץ-אלדור הם הצליחו ב-2001 ליצור ולאפיין במעבדה את תאי הלב הראשוניים ממקור תאי גזע עובריים אנושיים. עבודות המשך ממעבדתו של גפשטיין הדגימו את החשיבות של טכנולוגית תאי הגזע העובריים ותאי הלב הנוצרים מהם למגוון שטחי מחקר קרדיווסקולריים כגון ביולוגיה התפתחותית, פיתוח תרופות, מידול מחלות והנדסת רקמות.
מעבדתו של גפשטיין עברה לעבוד עם טכנולוגיה חדשה שפותחה על ידי חתן פרס נובל מיפן שיניה יאמאנקה. טכנולוגיה זו מאפשרת לתכנת מחדש תאים בוגרים (דוגמת תאי עור או תאי דם) הנלקחים מנבדקים בריאים או חולים ליצירת תאים פלוריפוטנטים (המכונים "תאי גזע מושרים" או induced pluripotent stem cells) המזכירים תאי גזע עובריים. מעבדתו של גפשטיין פרסמה עבודות חלוציות בתחום שהדגימו את היכולת ליצור תאי לב אנושיים מתאי הגזע המושרים הייחודיים לאותו חולה ממנו נוצרו. בהמשך הדגימה המעבדה את הפוטנציאל של תאי לב אלו לפיתוח טיפולים עתידיים, המבוססים על השתלת תאים או הנדסת רקמות, לשם רגנרציה של הלב על מנת לשפר את יכולת ההתכווצות של הלב הפגוע (לשם טיפל במחלות כגון אי-ספיקת לב) ולשם שיקום מערכת ההולכה החשמלית של הלב ("קוצב ביולוגי" כאלטרנטיבה לקוצב לב חשמלי). במקביל הודגם הפוטנציאל של תאי לב הנוצרים מתאי גזע מושרים שמקורם בחולים עם מגוון מחלות גנטיות על מנת ליצירת מערכות מודל ייחודיות לחקר מחלות גנטיות של הלב. מערכות אלו מאפשרות לחקור את המנגנונים העומדים בבסיס מחלות לב אלו, להתאים את הטיפול התרופתי למחלה הייחודית של החולה (רפואה מותאמת אישית) ופלטפורמה לפיתוח ובדיקת טיפולים חדשניים.
הדמיה היברידית
[עריכת קוד מקור | עריכה]
B - בדיקת PET המדגימה פעילות מטבולית גבוהה באתרי הגרורות
C - שילוב של שתי הבדיקות המאפשר ללמוד על רמת הפעילות המטבולית (או העדרה) בכל גרורה
במשך שנים רבות קיימים היו יחסי גומלין ושיתופי פעולה בין מחלקות הדימות של בית החולים רמב"ם לבין חברת "אלסינט", ששכנה בפאתי חיפה. בית החולים שימש כאתר הניסויים הקליניים של "אלסינט" במשך עשרות שנים. שיתוף הפעולה בתחום פיתוח מכשירי דימות רפואי חדשים בלט במיוחד ברפואה גרעינית. פרופ' דב פרונט, שעמד בראש המחלקה לרפואה גרעינית עד לפטירתו הפתאומית בשנת 2000, וסגניתו, ולאחר מכן מנהלת המחלקה, פרופ' אורה ישראל, עמדו תמיד בחזית פיתוח אמצעי ההדמיה ברפואה גרעינית יחד עם אגף הפיתוח של "אלסינט". חטיבה זו נרכשה על ידי חברת ג'נרל אלקטריק, אך תחום הפיתוח נותר במת"ם, לא הרחק מבית החולים. במסגרת עבודתם המשותפת נהגה הרעיון לפתח מכשיר דימות היברידי, אשר יוכל לשפר משמעותית את כושר האבחנה של גידולים סרטניים קטנים, ויוכל בעת ובעונה אחת להצביע על מיקומם המדויק ולאפשר הגעה אליהם. כך פותח מכשיר PET CT) שהוא שילוב של טכנולוגיית CT (טומוגרפיה ממוחשבת) וטכנולוגיית טומוגרפיית פליטת פוזיטרונים (PET). זהו הפיתוח המשמעותי ביותר בתחום גילוי ואבחון הסרטן בעשור שבין 1990 לשנת 2000. המערכת החדשה נחנכה בשלושה מקומות בעולם באותו יום בשנת 2001: באוניברסיטת ג'ונס הופקינס בארצות הברית, באוניברסיטת ציריך בשווייץ ובמרכז הרפואי רמב"ם בחיפה. מאז הפכה טכנולוגיה זו לשגרתית ברחבי העולם כולו, הביאה לשיפור האבחנה בלמעלה מ-50% מהחולים, והשפיעה על בירורים אבחנתיים רבים ומעקבים לאחר הטיפול. בקרב ילדים הייתה הטכניקה הזו למהפכנית עוד יותר ושיפרה את הפענוח בקרב למעלה מ-80% מהחולים.
הטכנולוגיה ההיברידית, אשר משלבת הדמיה מטבולית-תפקודית והדמיה אנטומית-מבנית, לא פסחה על היבטים נוספים בתחומי הרפואה הגרעינית. במקביל לכניסתו של מכשיר ה-PET-CT אשר היווה טכנולוגיה פורצת דרך בשדה הדמיית הסרטן, נכנסה טכנולוגיה נוספת ה-SPECT-CT. גם פיתוח זה הוא פרי שיתוף הפעולה בין המחלקות לרדיולוגיה ולרפואה גרעינית לבין אגף הפיתוח של ג'נרל אלקטריק. באמצעותו ניתן לפענח ולאבחן מגוון של מחלות בתחומי האנדוקרינולוגיה, מחלות זיהומיות, מחלות אורתופדיות שונות ומחלות של כלי הדם הכליליים בלב ללא בדיקות פולשניות. באמצעות טכנולוגיה זו ניתן להצביע על רמת סתימות של כלי הדם הללו ובאותה עת להצביע על אזורים בלב אשר אספקת החמצן אליהם לקויה (איסכמיה).
מערכת המידע והמחשוב
[עריכת קוד מקור | עריכה]בתקופת כהונתו של פרופ' רוח פותחו מערכות המידע. אחת המערכות המרכזיות אשר הביאו למהפך בשירותי המידע של בית החולים הייתה "פרומטאוס" העוסקת במחשוב התהליכים הקליניים והשנייה נמ"ר שעסקה במחשוב האדמיניסטרטיבי. לצד שתי אלה חלה הרחבה ניכרת במערכות ה-PACS (הארכיון הממוחשב של מחלקת הדימות) אשר הוטמעה לראשונה ברמב"ם, ומאז 1998 כל מחלקות בית החולים מחוברות לטכנולוגיה זו של הטלרדיולוגיה. גם במערכת "פרומטאוס" היה רמב"ם חלוץ בראייתו ותפיסתו הכוללת וביישום הרחב של התיק הרפואי הממוחשב בבית החולים. מערכת זו החליפה לחלוטין את תיק הנייר ההיסטורי והיא מכסה את כל האספקטים הקליניים.
מערכת נמ"ר היא מיזם משותף ל-11 בתי החולים הממשלתיים ועניינה כל נושאי האדמיניסטרציה הרפואית. המערכת הוטמעה ברמב"ם ב-2004 ושיפרה את תהליכי האדמיניסטרציה, הגבייה והבקרה וכן קבלת ההחלטות העסקיות בבית החולים.
אגף המידע והמחשוב בבית החולים פיתח את מערכת "אדם" ובאמצעותה ניתן לאתר ולזהות נפגעים שהגיעו לבית החולים, להפיץ את המידע בין בתי החולים השונים וכך להקל על בני המשפחות ולהפנותם למקומות הקליטה של יקיריהם.
המאה ה-21: בינוי ופיתוח
[עריכת קוד מקור | עריכה]
במלאת 60 שנה לבית החולים רמב"ם, ב-1998, מצא עצמו בית החולים עם בניין ישן אחד אשר נבנה על ידי הבריטים ב-1938 ובניין מרכזי אשר תוכנן ב-1964 ונחנך ב-1973. בנוסף לשני מתקני אשפוז אלה נותרו עדיין ביתנים מימי המנדט וכן בית החולים לילדים שנחנך ב-1986. הבניין הישן אשר תוכנן על ידי הארכיטקט הנודע אריך מנדלסון הוכרז כבניין לשימור וכל המחלקות שבו על תשתיותיהן הלכו והתבלו, עד כי לצד הכרזתו כבניין לשימור הוכר גם כי אינו מתאים לאשפוז. חידושו של הבניין היה כרוך אם כן בבנייה מחדש של כל מחלקותיו, החלפת כל התשתיות ושימור המעטפת החיצונית. גם הבניין המרכזי הלך והתבלה ותנאי האשפוז לא תאמו את ציפיות החולים ובני משפחותיהם.
שדרוג חדרי הניתוח
[עריכת קוד מקור | עריכה]הנושא הדחוף ביותר אשר דרש פתרון היה מצבם העגום של חדרי הניתוח. אגף חדרי הניתוח היה מפוצל: 8 חדרי ניתוח במרתף הבניין המרכזי שנחנך ב-1973 אך בנוסף לאלה עדיין פעלו 4 חדרי ניתוח בבניין הישן מאז 1938, על אף העובדה כי ניתוחים מורכבים יותר בוצעו דווקא בהם: ניתוחי נוירוכירורגיה, כירורגיה פלסטית, עיניים ואורתופדיה. התפתחותה המואצת של הכירורגיה בעשורים האחרונים הייתה מלווה בהכנסתם לשימוש של מכשירים מתוחכמים, מכונות הרדמה משוכללות וגדולות יותר ואביזרים רבים אחרים שדרשו שטח נרחב יותר, וכך הפכו התנאים בחדרי הניתוח לבלתי נסבלים. זאת, והעובדה כי כל הפעילות הכירורגית ומחלקת ההרדמה היו מפוצלים בין שני הבניינים חייבו פתרון מיידי וזירזו את ההחלטה להקים אגף חדש, משוכלל ומודרני אשר יכיל את כל חדרי הניתוח בבית החולים. לאחר בחינת חלופות רבות אומצה התוכנית של בניית קומה חדשה והצמדתה לחזית הצפונית של הבניין המרכזי בגובה של קומה אחת מעל הקרקע. פתרון זה היה מכאיב שכן הוא בא על חשבון חלק ניכר מהגן של בית החולים, אחד השרידים היפים של בית החולים מימי המנדט הבריטי. בשנת 2005 נחנכו חדרי הניתוח החדשים והם נמנים עם חדרי הניתוח המשוכללים בארץ. 12 חדרי ניתוח רחבי ידיים יחד עם השטחים הנלווים להם שינו לחלוטין את דפוסי העבודה והביאו לשיפור וייעול העשייה הכירורגית. זה היה המיזם הגדול ביותר בו השתתף משרד הבריאות מאז חנוכת הבניין המרכזי בשנת 1973 ועלותו התקרבה ל-100 מיליון ש"ח. כאשר נתגלו קשיים במימון הבנייה לקראת תום העבודות, ראש הממשלה אריאל שרון התערב אישית למען הקצאת המשאבים הנדרשים, לאחר שבאחד מביקוריו אצל הפצועים עמד על קשיי התפעול של חדרי הניתוח במתכונתם הישנה.
בחלל הגדול אשר נוצר מתחת לאגף החדש נבנו שתי קומות חדשות מתחת לחדרי הניתוח הנבנים. בחלל העמוק יותר נבנה אולם הרצאות בן 300 מקומות. בשאר השטח הגדול שנוצר נבנה מרכז מסחרי ובו בתי קפה, מסעדות, סניפי דואר ובנק, בית מרקחת ועוד.
שיפוץ ושדרוג המבנים מומן בעיקרו מתרומות. רמת האשפוז שונתה מהותית, וזאת בעיקר באגף השוכן במבנה בית החולים המנדטורי הישן. במרבית המחלקות הפנימיות וכן במחלקות הנוירולוגית והאורתופדית הלך עם השנים והשתנה הרכב האוכלוסייה של המאושפזים: עם הזדקנות האוכלוסייה עלה חלקם של ניצולי השואה וניצולי הארצות שהיו תחת הכיבוש הנאצי בקרב המאושפזים והגיע לאחוזים ניכרים. בית החולים פנה לוועידת התביעות, שהוא ארגון הפועל לקבלת פיצויים מממשלת גרמניה להחזרת רכוש לניצולי השואה, וזו נענתה והחלה ליטול על עצמה מחצית ממימון המיזמים השונים שנועדו לשפר ולשדרג את מחלקות בית החולים בהן מאושפזים ניצולי השואה. ככלל, נוכח תנאי האשפוז הן בבניין הישן והן בבניין הראשי הוחל בשיפוץ מסיבי מדורג של מרבית המחלקות בהיקף של למעלה מ-300 מיליון ש"ח. הוקמו חדרי לידה חדשים, מחלקות יולדות, מחלקות אונקולוגיה, מחלקה נוירוכירורגית, מכון גסטרו-אנטרולוגיה, פסיכיאטריה ומחלקה לניתוחי לב. נבנו מעליות נוספות ונחנך חדר צינטורים נוסף. אולם הכניסה שופץ אף הוא וחובר אל המרכז המסחרי.
"חזון אדם"
[עריכת קוד מקור | עריכה]
על אף השיפורים בחלק מתשתיות בית החולים ניכרו בעיות בבית החולים, בהן המבנים הישנים, הפגמים הלוגיסטיים בניהול הקמפוס, היעדר דרכי גישה, היעדר מקומות חנייה, תנאי אשפוז בלתי הולמים, פיצול פונקציונלי וגאוגרפי בין תחומי רפואה שונים, והיעדר תוכנית אב אשר תמזג את הקיים עם חזון עתידי המותאם לעשורים הבאים.
לשם מימוש תוכניות הפיתוח שלו נעזר רמב"ם בתרומות שגויסו על ידו בישראל ומחוצה לה והמשיך לתור אחר תורמים נוספים. בין הנהלת בית החולים לבין נשיאה השביעי של ישראל, עזר ויצמן, נרקמו קשרים מיוחדים. במשך כל שנות כהונתו, (1993–2000) אושפזו בביה"ח מאות רבות של פצועים שנפגעו ברצועת הביטחון בלבנון.
החל משנת 2000 החל בית החולים בפרויקט "חזון האדם", שמטרתו:
להגיע לפסגת הטכנולוגיה הרפואית ולקחת עוד צעד קדימה; להבין טוב יותר את התהליכים הפיזיולוגיים והנפשיים, המניעים את האדם; לעמוד בחזית האתגר לקידום הבריאות בישראל ובעולם; לחנך דור חדש של אנשי רפואה, שיהיו אנשי מקצוע מעולים ובני אדם מצוינים; ליצור קריה רפואית מתקדמת, שתקרין מאיכותה על העיר חיפה, על צפון מדינת ישראל, תהווה גשר בין עמים, תרבויות ודתות ותסייע בבניית ארץ טובה יותר.

למימוש "חזון אדם" נדרש ביה"ח לסכומי כסף גדולים. בית החולים נכנס להליך תכנון שכלל גיוס משרדי אדריכלים, הבאת מומחה לתכנון בתי חולים מארצות הברית ותהליך ממושך של תכנון והכנת פרוגרמה שכללה את כל הפרטים: החל מחדר הנוחיות הקטן ועד עמדות לשילובן של טכנולוגיות מודרניות. בתום שנתיים ומעלה של תכנון הוגשה לאישור הוועדה המקומית לתכנון ובניה, תוכנית בניין עיר (תב"ע) ולפיה יוכפל שטחו של מרכז רפואי רמב"ם, ייכלל בו קמפוס חדש ושטחו הכולל יהיה בן 130 אלף מ"ר. רמב"ם יהפוך ל"קריה הרפואית לבריאות האדם" וזו תאפשר בהתאם ל"חזון אדם" שילוב בין רפואה, מחקר ותעשייה ביוטכנולוגית, בניית דור עתיד של מדענים וחוקרים. לפרויקט שותפים גם הפקולטה לרפואה ומכון רפפורט למחקר. לפרויקט נרתם איתן ורטהיימר אשר העמיד לרשות בית החולים מנהלת שלמה מתשלובת "ישקר" אשר כללה אנשי מנהל, כספים, הנדסה ותכנון ועוד.
בית החולים בניהולו של רפי ביאר
[עריכת קוד מקור | עריכה]
לאחר 19 שנים שבהן ניהל פרופ' משה רוח את בית החולים, הוא יצא לגמלאות והוחלף על ידי פרופסור רפי ביאר, שניהל קודם לכן את היחידה לקרדיולוגיה פולשנית. כעבור כחודשיים פרצה מלחמת לבנון השנייה והוא אותגר לעמוד בראש בית חולים הפועל תחת אש, וכאשר מונחת לפניו תוכנית "חזון אדם" היומרנית.
מלחמת לבנון השנייה
[עריכת קוד מקור | עריכה]

ב-12 ביולי 2006 פגעה בחיפה הרקטה הראשונה שנורתה על ידי ארגון חזבאללה. מאז ועד 16 באוגוסט 2006 הותקפו חיפה וערי הלוויין שלה מקטיושות אשר הסבו אבדות וגרמו לנזק ניכר ברכוש. בסביבות בית החולים עצמו, ברדיוס של כחצי קילומטר נחתו כ-60 קטיושות, כאשר שתיים מהן סמוך מאוד לגדר בית החולים.
בתקופת המלחמה נקלטו בחדר המיון 849 פצועים ונפגעי הלם: 281 אושפזו, מהם 213 חיילים, מרביתם הגיעו ב-60 מסוקים, והשאר אזרחים. במקביל לטיפול בנפגעי המלחמה הגיעו אלפי בני אדם אשר נזקקו לטיפולים רפואיים יומיומיים: 7,000 איש פנו לחדר המיון, 26 אלף הגיעו למרפאות החוץ, 200 נשים ילדו במרתפים וכ-1,000 ניתוחים בוצעו בעת הישמע האזעקות ובעת ירי הרקטות.[23]
ביה"ח פינה את המחלקות החשופות יותר והעבירן על חוליהן למרתף בית החולים אשר הוכשר לכך תוך יומיים. חדר האוכל שימש לקליטת נפגעי החרדה. חדר המטה פעל 24 שעות ביממה בהנהלת בית החולים, העובדים הפגינו מסירות רבה והגיעו מדי יום לבית החולים יחד עם ילדיהם אשר שהו והועסקו על ידי חיילות במקלטי הפקולטה לרפואה.
במלחמה זו נחשפו מספר ליקויים במוכנות בית החולים לעמידה בהתקפת טילים ובאותה עת להמשיך ולטפל בנפגעים ואך נס הוא כי חדר המיון אליו מובאים כל הפצועים לא נפגע בעצמו. כך אותר הצורך להקים חדר מיון גדול יותר אך ממוגן ועמיד בפני טילים. פניית פרופ' ביאר והנהלת ביה"ח לממשלת ישראל לטפל מיידית בסוגיה זו נענתה, אך נדרשו מאמצים לתרגם נכונות זו למימון. לאחר חשיפת הצרכים הללו בפני הציבור ולאחר פעילות נמרצת של הנהלת ביה"ח ובעיקר של המנהלת האדמיניסטרטיבית, ד"ר אסתי גולן, הושגו המקורות, חדר המיון הממוגן נבנה ונחנך בשנת 2009[24]
בית חולים תת-קרקעי וממוגן
[עריכת קוד מקור | עריכה] סרטון אודות בית החולים הממוגן - וידאו
סרטון אודות בית החולים הממוגן - וידאובעת מלחמת לבנון השנייה הובהר כי על אף קיומו של חדר מיון גדול וממוגן, בית החולים עצמו הוא יעד למתקפות טילים. לנוכח העובדה שהמאושפזים ב-1,000 מיטותיו חשופים גם הם, יצא פרופ' ביאר בקריאה להקמת בית חולים תת-קרקעי וממוגן שיוכל לקלוט את כל הנפגעים ללא סיכון, ולאשפז אותם ואת החולים כולם במתקן ממוגן. השטח אשר אותר בקמפוס הצפוף של בית החולים נמצא במרחק של 80 מטר מחוף הים ובעבר שימש כחניון. הוחלט לשלב בין שני הצרכים: בניית חניון תת-קרקעי אשר ניתן להסב אותו לבית חולים תוך זמן קצר ביותר. בתחילה הוחלט להקים את החניון התת-קרקעי ולשלב בו רק קומה אחת שתכלול 750 מיטות בעת חרום, אך פיקוד העורף ומשרדי הממשלה ביקשו לשנות את התכנון כך שבית החולים יוכל לקלוט 2,000 מאושפזים ועוד אלפי אנשי צוות.
בניית בית החולים היוותה אתגר תכנון ובינוי, בניית 60,000 מ"ר בשלוש קומות מתחת לפני הקרקע כאשר מי הים ממלאים את הבור שנפער. את הבנייה ניהל אריה ברקוביץ, ראש אגף הבינוי בקריה הרפואית רמב"ם ולרשותו עמדו 20 מתכננים ויועצים. חדירת מי הים חייבה הקמת מערך שאיבה, שכלל 100 משאבות אשר פעלו ללא הרף במשך שנתיים כדי שהבור יהיה יבש לחלוטין. מערכת זו פורקה רק לאחר השלמת הבנייה של שלוש הקומות (שהיו למעשה מוקפות מים). בית החולים תוכנן ונבנה באופן המאפשר לו להתקיים במשך מספר ימים ללא תלות בתשתיות חיוניות חיצוניות. יש בו מערך אנרגיה עצמאי היכול לספק חשמל לתקופה של מספר ימים ומאגרי מים לשתייה, בקירותיו ובתקרותיו של המבנה אלפי ק"מ של קווי תקשורת, גזים רפואיים, חמצן, צנרת ואקום רפואי, עשרות עמדות דיאליזה, מיטות טיפול נמרץ, חדרי ניתוח, חדרי לידה, מכון דימות וכל תשתית רפואית הנדרשת על ידי המערך הרפואי.
בשגרה, החניון מכיל עד כ-1,500 מקומות חנייה ובשעת חירום, תוך 48–72 שעות, הוא הופך לבית חולים בן 2,000 מיטות ממוגן מפני תקיפות קונבנציונליות ובלתי קונבנציונליות.[25] תקציב המיזם בסך 435 מיליוני ש"ח הגיע ממקורות שונים, בין היתר מתרומה של סמי עופר (שביה"ח הממוגן קרוי על שמו) בסך 17 מיליון דולר,[26] סיוע ממשרד הבריאות, הלוואה ותקציב בית החולים עצמו.
עם תום יציקת הגג של המבנה המשיך בית החולים להתרחב כאשר גגות בית החולים הממוגן משמשים כיסודות לארבעה מבנים חדשים: בית החולים לילדים, בית החולים האונקולוגי, בית החולים הקרדיולוגי ומגדל תגליות למחקר ופיתוח. ב-2013, לאחר כ-5 שנות עבודה, נחנך בית החולים הממוגן הגדול בעולם.
|
בית החולים רות רפפורט לילדים
[עריכת קוד מקור | עריכה] ערך מורחב – בית חולים רות רפפורט לילדים
ערך מורחב – בית חולים רות רפפורט לילדים
בעיצומה של מלחמת לבנון השנייה, ב-2006, תרמו ברוך רפפורט ורעייתו רות להקמת בית חולים חדש לילדים. את ההקמה תכנן האדריכל ארד שרון והבנייה נמשכה כשלוש שנים.
|
לאחר השיפוץ, בית החולים החדש משתרע על פני שטח של 18,000 מ"ר, שטח הגדול פי שלושה משטח בית החולים לילדים הקודם. כל קומה מתשע קומות הבניין עוצבה באופן שונה בהשראת נושא מסוים: קומת ים, פרדס, כרם, שדה, אגם, יער, הר, חוף ושמיים. המחלקה לרפואה דחופה (מלר"ד) או חדר המיון, הגדולה בצפון הארץ, ממוקמת בקומת הקרקע ונבנתה באופן ממוגן מפני מלחמה קונבנציונלית וכימית, כאחד מלקחי מלחמת לבנון השנייה.[27] כך גם מחלקת הפגים הכוללת 70 עמדות (לעומת 25 בפגייה הקודמת) ומחצית מעמדות אלו מיועדת לקליטת פגים מכל אזור הצפון בשעת מלחמה. בבית החולים החדש מספר רב של מתקנים שנועדו להנעים את השהייה בו כמו אודיטוריום גרדינגר בן 100 מושבים ובו מוצגים סרטים, הצגות ומופעים לילדים ומלוויהם וחללים גדולים אשר שליש משטחם מיועד למשחקים אינטראקטיביים לילדים כחלק משלוחת המדעטק - המוזיאון הלאומי למדע, טכנולוגיה וחלל.
בית החולים האונקולוגי ע"ש יוסף פישמן
[עריכת קוד מקור | עריכה]ב-2016 נחנך בקמפוס המערבי החדש בניין בית החולים האונקולוגי ע"ש יוסף פישמן, אשר טופל במחלקה האונקולוגית של בית החולים ותרם את הכסף לבניית בניין חדש למחלקה האונקולוגית. הבניין החדש, בן 9 קומו, כולל שתי קומות של מחלקות אשפוז ובהן 50 מיטות, קומת מרפאה, קומה וחצי של טיפול יום ובהן 54 עמדות (כורסאות ומיטות) לטיפול כימותרפי אמבולטורי.[28] בחלקו העליון של הבניין קומת הנהלה ומחלקת מחקר האחראית למחקרים הקליניים בתרופות חדשות המבוצעים יחד עם חברות התרופות וכן מחקרים אחרים הנערכים ברמב"ם. בקומה זו מצוי גם בית מרקחת. במקום נרקחות תרופות כימותרפיות לכל בית החולים והן נשלחות דרך צנרת פנאומטית לתחנות שבהן מתבצע הטיפול. שאר הקומות כוללות את יחידת הקרינה על מאיציה הקוויים. המערך האונקולוגי משרת את כל אזור הצפון ומדי שנה מתקבלים ומטופלים בו למעלה מ-3,000 חולים חדשים, ניתנים כ-20,000 טיפולים אמבולטוריים כימותרפיים וכ-50,000 טיפולי קרינה. המערך כולו כולל כ-40 רופאים ובסך הכל כ-200 אנשי צוות.
-
בית החולים האונקולוגי ע"ש פישמן - היחידה לטיפול יום
-
בית החולים האונקולוגי ע"ש יוסף פישמן -מרפאות חוץ, אזור קבלת קהל
-
בניין בית החולים האונקולוגי ע"ש יוסף פישמן
המהפכה הגנטית ברמב"ם
[עריכת קוד מקור | עריכה]
המכון הגנטי ברמב"ם הוקם בתחילת שנות ה-90 של המאה ה-20 ומאז נותן מענה בתחום הייעוץ והאבחון הגנטי לאוכלוסיית צפון הארץ. לאוכלוסייה זו מאפיינים ייחודיים הנובעים מהרכב העדות השונות המתגוררות באזור זה. ריבוי נישואי קרובים בקרב חלק מהאוכלוסיות מעלה את שכיחות המחלות הנדירות הגנטיות ולפיכך מוביל לייעוץ ואבחון גנטי במכון. האבחון הגנטי של מחלות תורשתיות הוא הבסיס לרפואה מותאמת אישית שמתאפיינת בהתאמה של טיפולים למאפיינים הגנטיים הספציפיים של המטופל.
בעבר, תהליך איתור גורם המחלה דרש שנים רבות של מחקר, אך בעולם בכלל וברמב"ם בפרט עובר התהליך מהפכה המאפשרת קיצור משך הזמן מאבחון המחלה ועד גילוי גורם המחלה הגנטי. לאחר סיומו של מיפוי הגנום האנושי בראשית המאה ה-21 הוכנסו טכנולוגיות חדשות ומהפכניות המאפשרות מיפוי המוטציות גורמות המחלה באופן מהיר. אחת מהטכנולוגיות הללו היא טכנולוגיית הריצוף שהניבה מספר רב של תגליות חדשות בעולם המדע והרפואה. היא מאפשרת להתמקד באותם הקטעים בגנום בהם מצויות 85% מהמוטציות האחראיות למחלות הגנטיות. גם במכון הגנטי ברמב"ם בניהולה של ד"ר חגית בריס-פלדמן אומצה השיטה ואחד הגילויים הוביל לפענוח של מחלה גנטית נדירה הגורמת לשלשולים קשים, איבוד חלבון ובצקות מסכני חיים בילדים, בני משפחה מורחבת מצפון הארץ. גילוי הגן האחראי למחלה הוביל למציאת טיפול מותאם עבור בני המשפחה החולים, הציל חיי אחד הילדים ושיפר משמעותית את מצבם של שני חולים אחרים.[29] יתר על כן, הגילוי הזה מאפשר לראשונה שירות אבחון טרום לידתי או טרום השרשה שיביא ללידתם של ילדים הבריאים מהמחלה בדור ההמשך.
טיפול תוך מוחי על ידי אולטרסאונד ממוקד MRI
[עריכת קוד מקור | עריכה] מהלך הטיפול באולטרסאונד ממוקד MRI - וידאו
מהלך הטיפול באולטרסאונד ממוקד MRI - וידאועד שנת 2016 טופלו בקריה הרפואית רמב"ם עשרות חולי רעד ראשוני (Essential tremor) וחולי פרקינסון בטיפול חדשני, שאינו דורש קידוח הגולגולת או הרדמה כללית והוא נטול כאבים. הסובלים מתסמונת זו מבחינים ברעד לא רצוני וקצבי, בעיקר בידיים, וזה גובר תוך כדי ביצוע פעולות פשוטות. הרעד עלול להחמיר עם הזמן עד כי החולים אינם מסוגלים לבצע פעולות בסיסיות כגון אכילה, שתייה, כתיבה, סירוק השיער ועוד. עד לאחרונה הוצעו לחולים הללו טיפולים ניתוחיים כשהטיפולים התרופתיים לא תמיד סייעו להם. הניתוח כולל החדרת אלקטרודות למוח מבעד לשני חורים קטנים ואלו מגרות באמצעות סוללה גרעין מסוים בעומק המוח. הטיפול באולטרסאונד ממוקד, שהוחל בו לראשונה בישראל ברמב"ם, אינו פולשני והוא מופעל על ידי גלי אולטרסאונד אשר עוברים דרך הגולגולת, מתמקדים באזור מסוים (התלמוס) בעומק המוח וצורבים אותו. כל הטיפול נעשה תחת ה-MRI והרופא המטפל מכוון את העלייה בטמפרטורה באזור הממוקד באמצעות ה-MRI.
מיד עם תום הטיפול חל שיפור משמעותי וניתן להבחין בהפסקת הרעד. המכשיר פותח על ידי חברת ההייטק הישראלית "אינסייטק" והטיפולים הראשונים ברמב"ם החלו בסוף 2013.
מינהל המחקר ברמב"ם
[עריכת קוד מקור | עריכה]בשנת 2016 אוגדה כל הפעילות המחקרית בבית החולים במסגרת אחת - מינהל המחקר. מסגרת זו מהווה את החזון והמדיניות של בית החולים לתמיכה וקידום המחקר הרפואי על כל היבטיו. המינהל בראשותו של פרופ' קרל סקורצקי כולל את אגף המחקר ואת המכון למחקר רפואי ברמב"ם. אגף המחקר אחראי על יישום התוכניות לקידום המחקר ועל השירותים תומכי המחקר והמכון למחקר רפואי מספק תשתית למעבדות ומוקדי מחקר עבור רופאים-חוקרים מתוך סגל רמב"ם. הפעילות הענפה מתנהלת ביחידות ובתתי יחידות המאוגדות במבנה ארגוני הנראה בטבלה המצורפת.
אגף המחקר
[עריכת קוד מקור | עריכה]

- ניסויים קליניים
- בתחום הניסויים הקליניים נמשכת מגמת הצמיחה ובשנת 2015 גדל היקף הפעילות בתחום זה ב-8%. ניסויים קליניים מתבצעים במרבית מחלקות בית החולים בסיוען של מתאמות מחקר מהנותנת מענה לרגולציה המחמירה. הניסויים הללו משפיעים על תהליך פיתוח מוצרים רפואיים ומאפשרים לרופאים החוקרים ולחולים להיחשף לטיפולים החדשניים ביותר.
- ועדת הלסינקי
- הוועדה פועלת על סמך נוהל ניסויים רפואיים בבני אדם, בהתאם לתקנות בריאות העם (ניסויים רפואיים בבני אדם), התשמ"א-1980, ומיישמת את עקרונות הצהרת הלסינקי והכללים המאוחדים של ניהול מחקר קליני - Good Clinical Practice (CH-GCP guide). הוועדה מתכנסת לפחות אחת לחודש לדיון בבקשות לעריכת ניסויים והיא כוללת 22 חברים: רופאים בכירים, נציגת ההנהלה ומומחה ברפואה פנימית וכן 5 נציגים מטעם הציבור. תפקוד הוועדה מבוקר על ידי משרד הבריאות ומבקר המדינה.
- ביו-בנק (מאגר רמב"ם לדגימות ביולוגיות למחקר)
- החל משנת 2014 פועל ברמב"ם מאגר דגימות ביולוגיות (ביו-בנק) המהווה אחד מארבעת המוקדים של המאגר הלאומי הישראלי של דגימות ביולוגיות למחקר (מידג"ם). מטרת הביו-בנק היא ליצור מאגר מידע ודגימות לקידום תהליכי מחקר בסיסי, תרגומי וקליני וגילויים מדעיים ברמה המולקולרית בתחומי מחלות הסרטן ומחלות אחרות. מתחילת פעילות הביו-בנק במאי 2014 עד סוף שנת 2016 נאספו כ-3,900 דגימות מ-3,430 מטופלים שחתמו על הסכמה מדעת. מהחומר שנאסף עובדו והוקפאו עשרות אלפי מבחנות של דגימות ביולוגיות שונות.
- מענקי מחקר תחרותיים
מענקים פנימיים: בשנת 2016 הוצעו לסגל בית החולים חמש תוכניות מענקים פנימיים למחקר:
- תוכנית "רמב"ם עתידים" - טיפוח מצוינות אקדמית מיועדת לרופאים מתמחים ומטרתה לעודד מחקר והכשרה למחקר בקרב רופאים צעירים.
- תוכנית "אופקים למחקר" – מיועדת לרופאים מומחים עם וותק של עד 10 שנים ומטרתה לסייע להם לבסס ולהרחיב את בסיס המחקר שלהם.
- מענקים למחקר קליני למתמחים - תוכנית השלמה לתוכנית "עתידים", תומכת בפרויקטים של מחקר קליני למתמחים (מלק"מ).
- תוכנית "מעוף"- מענקי מחקר ופיתוח בסיעוד, כוללת ייזום וביצוע מחקר לביסוס הידע המקצועי בתחום הסיעוד ופיתוח המצאות וחשיבה חדשנית על ידי הצוות הסיעודי.
- תוכנית "ניצוץ"- בשנת 2012 הושקה תוכנית תחרותית למימטו ראשוני לפרויקטים יישומיים. מטרת התוכנית – קידום ופיתוח רעיונות בקרב עובדי ורופאי ביה"ח והגדלת מספר המשתתפים בהליך החדשנות.
מענקים חיצוניים – היקף הפעילות של רשות המחקר גדל באופן משמעותי בשנת 2016 בה הוגשו למעלה מ-100 בקשות לקרנות מחקר תחרותיות. 35 מהן זכו למענקים חדשים וכ-80 היו מענקים פעילים. לשם השוואה, מדובר בעלייה של 52% במספר הזכיות יחסית לשנה הקודמת ובעלייה של 118% במספר הזכיות יחסית לשנת 2012.
- קניין רוחני ומסחור ידע
- בעבודתם היומיומית נחשפים עובדי ורופאי רמב"ם לבעיות רפואיות מאתגרות ומתוך חשיפה זו נולדים רעיונות והמצאות שבכוחם לשנות ולשפר את פני הרפואה וחלקם נמצאים ראויים למסחור. החל משנת 2010 החל ביה"ח לפעול לפיתוח ומסחור הקניין הרוחני בכפוף לנוהל קניין רוחני של משרד הבריאות: ניהול המחקר ותוצרי ידע במערכת הבריאות הממשלתית. נוהל זה מהווה פריצת דרך בקידום מחקר יישומי ומסמיך את תאגיד הבריאות לנהל את הקניין הרוחני ולחתום על הסכמי רישיון. בהתאם לנוהל, כל ממציא עובד מדינה חייב לדווח על המצאתו ליחידה לקידום מחקר וחל עליו איסור לפעול לבדו למסחור ההמצאה.
- ועדת הפטנטים
- ועדת הפטנטים מחליטה על הגשת בקשות לרישום פטנט על בסיס הפטנטביליות והפוטנציאל העסקי. במהלך 2016 התקיימו 5 ישיבות של ועדת הפטנטים שבהן נדונו 19 מיזמים שונים.

- המכון למחקר רפואי ברמב"ם (CRIR)
- מכון המחקר הוקם על ידי הנהלת בית החולים בשנת 2008 כתשתית למעבדות ומוקדי מחקר עבור רופאים-חוקרים מתוך סגל רמב"ם. הנהלת בית החולים רואה בחברות במכון זכות והכרה במצוינות חבריו ומצפה מהם תהליך מתמיד של הישגיות וקידום המחקר. המכון תומך באמצעות תשתיות ואמצעים הניתנים לחוקרים במסגרת בית החולים. לכל רופא המתקבל כחבר למכון מוקצה שטח מעבדה עם תשתיות למחקר. חוקרים המקימים מעבדות חדשות זוכים בחלק מהמקרים למימון התחלתי. הקצאת השטח והתקציב הם על בסיס תחרותי בהתאם לצורכי המחקר ולהישגי החוקר. מעבדות מכון המחקר פועלות ברובן במבנה ייעודי בן שתי קומות, בשטח כולל של 1,500 מ"ר וב-2016 פעלו במסגרתו 17 מעבדות/קבוצות מחקר ובראשן 25 חברי המכון.

- רמב"ם מד-טק
- רמב"ם מד-טק בע"מ, חברת מסחור הידע של רמב"ם, החלה את פעילותה בסוף 2015 ופועלת למסחור המצאות עובדי רמב"ם ולפיתוח סביבת החדשנות בבית החולים. החברה מעודדת חדשנות פעילה יזמית ומעניקה ידע רב המאפשר את המשך פיתוח ההמצאות של עובדי רמב"ם. בשנת 2016 נחתמו מספר הסכמי מסחור עם חברות טכנולוגיה ודיאגנוסטיקה שונות וכן מספר הסכמי שיתוף פעולה עם מוסדות שונים. בנוסף, זכתה מד-טק בשנת 2016 למימון רשות החדשנות שליד משרד הכלכלה למענקים לשלושה מיזמים יישומיים שהוגשו למימון.

- חממה טכנולוגית מיינדאפ (Mind Up)
- חממת "מיינדאפ" החלה את פעילותה במרץ 2016 לאחר שזכתה במכרז המדען הראשי במשרד הכלכלה. החממה היא בבעלות משותפת של רמב"ם, מדטרוניק, IBM וקרן הון סיכון "פיטנגו". זו החממה הראשונה בישראל בבעלות משותפת עם בית חולים ונציגיה מקיימים פגישות עם רופאי רמב"ם כדי לאתר נושאים לפיתוח ובחינת היתכנותם. במהלך 2016 נערכו 32 פגישות ייעוץ עם חברות שהביעו התעניינותן להיכנס לחממה. בשנת 2016 קלטה החממה לפעילות את החברה הראשונה, חברת "מוניטור" אשר מחשבת את תפוקת הלב (Cardiac Output) באופן לא פולשני.
העשור התשיעיː בית החולים בניהולו של מיכאל הלברטל
[עריכת קוד מקור | עריכה]

13 שנה לאחר כניסתו לתפקידו כמנהל בית החולים פרש פרופ' ביאר לגמלאות. תוכנית "חזון אדם", שנהגתה ונוסחה בשלהי תקופתו של פרופ' משה רוח ונראתה יומרנית כאשר הונחה לפניו בשנת 2006, הפכה מחזון למציאות תחת מנהיגותו של ביאר. הוקם הקמפוס המערבי של ביה"ח ומראה הקריה הרפואית השתנה ללא הכר. קידומו של המחקר זכה גם הוא לשינויים מפליגים עם הקמתו של מינהל המחקר, היקף הניסויים הקליניים צמח מדי שנה, עלה משמעותית מספר מענקי המחקר שנועדו לעודד חוקרים צעירים, הורחב שיתוף הפעולה עם מרכזים רפואיים מובילים בעולם כגון ג'ונס הופקינס בבולטימור והפקולטה לרפואה של אוניברסיטת סטנפורד בקליפורניה וביה"ח היה מהמובילים הראשונים בתחומי הרפואה הדיגיטלית בארץ. את סיום כהונתו השלים פרופ' ביאר בהנחת אבן הפינה ובניינו של מגדל התגליות ע"ש הלמסלי, בניין המתנשא ל-20 קומות ונועד להיות מרכז לפיתוח תגליות מדעיות בתחומי בריאות הציבור, הנדסה ביו-רפואית ומחקר פרמצבטי על ידי שיתופם של אנשי מחקר מובילים. הבניין נועד לכלול את הקריה הרפואית לבריאות האדם, את אוניברסיטת חיפה ואת הטכניון.[30]
בחודש מרץ 2019 נבחר פרופ' מיכאל (מיקי) הלברטל למנהלו התשיעי של בית החולים.[31] פרופ' הלברטל היה למנהלו הראשון של רמב"ם אשר סיים את לימודיו בפקולטה לרפואה של הטכניון. הלברטל הוא מומחה בשלושה תחומים, אותם השלים במהלך 32 השנים בהן עבד ברמב"ם: מומחה ברפואת ילדים, טיפול נמרץ בילדים ומינהל רפואי, כמו כן השלים התמחות עמיתים באנגליה ב-1992 ובביה"ח לילדים בטורונטו ב-1996. במשך שנים רבות שימש בשירותו במילואים כרופא מוטס בחיל האוויר. ב-2001 הקים וניהל את היחידה לטיפול נמרץ לבבי בילדים וב-2009 צורף לצוות הנהלת בית החולים ובמשך 10 שנים היה סגנו של פרופ' ביאר. במהלך כהונתו כסגנו של ביאר היה אחראי על סקטור הרופאים ותחומי רפואה נלווים, ניהל את תחומי איכות הטיפול הרפואי ובטיחותו ואת תחום ניהל הסיכונים. כמו כן היה אחראי לבית הספר הבינלאומי לטראומה והיה חבר במטה לשעת חירום בבית החולים.
ב-2020 נדרש גם רמב"ם להתמודד עם מגפת הקורונה בישראל. הוקמו בהדרגה שלוש מחלקות קורונה בשיתוף עם צה"ל,[32] שבשיא המגפה אושפזו בהן 120 חולים. עם הצטמצמות מספר החולים החל פירוק המחלקות. בתחילת חודש יוני 2022 נפתח בניין בית החולים לרפואת הלב ע"ש אייל עופר, אל הבניין החדש הועברה מחלקת קרדיולוגיה ובהמשך יעברו בהדרגה כל שאר המחלקות שקשורות אל תחומי הלב: קרדיולוגיה, ניתוחי לב, צנתורים, שיקום לב ועוד.[33]
לקריאה נוספת
[עריכת קוד מקור | עריכה]|
ראו גם פורטל חיפה |
- פרופ' נסים לוי, פרקים בתולדות הרפואה בארץ ישראל 1799–1948, הוצאת הקיבוץ המאוחד, 1998
- דניאלה רן, מרכז רפואי רמב"ם (במלאת 60 שנה לבית החולים), חיפה: 1999
- פרופ' ד' ארליק, ביני לבין הרפואה: חלומות ומעשים, חיפה: תמר, 1986
קישורים חיצוניים
[עריכת קוד מקור | עריכה] אתר האינטרנט הרשמי של רמב"ם - הקריה הרפואית לבריאות האדם (בעברית, באנגלית, ברוסית ובערבית)
אתר האינטרנט הרשמי של רמב"ם - הקריה הרפואית לבריאות האדם (בעברית, באנגלית, ברוסית ובערבית) מרכז רפואי רמב"ם (חיפה), דף שער בספרייה הלאומית
מרכז רפואי רמב"ם (חיפה), דף שער בספרייה הלאומית
 רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית פייסבוק
רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית פייסבוק רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית אקס (טוויטר)
רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית אקס (טוויטר) רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית אינסטגרם
רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית אינסטגרם רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית LinkedIn
רמב"ם - הקריה הרפואית לבריאות האדם, ברשת החברתית LinkedIn רמב"ם - הקריה הרפואית לבריאות האדם, סרטונים בערוץ היוטיוב
רמב"ם - הקריה הרפואית לבריאות האדם, סרטונים בערוץ היוטיוב- נועם דביר, תוכנית הבראה לרמב"ם, באתר הארץ, 11 בפברואר 2010
- נעמה ריבה, הצצה ראשונה: בית החולים לילדים "רות רפפורט" רמב"ם בחיפה, באתר Xnet, 12 ביוני 2014
 שרית רוזנבלום, "במלחמה האחרונה חיילים פצועים היו חשופים ברמב"ם כמו בחזית. הבנתי שאנחנו יכולים לסמוך רק על עצמנו", באתר "ידיעות אחרונות", 1 ביוני 2018
שרית רוזנבלום, "במלחמה האחרונה חיילים פצועים היו חשופים ברמב"ם כמו בחזית. הבנתי שאנחנו יכולים לסמוך רק על עצמנו", באתר "ידיעות אחרונות", 1 ביוני 2018 טקס חגיגי לפתיחת בית החולים הממשלתי רמב"מ, 1939, באתר ארכיון הסרטים הישראלי בסינמטק ירושלים
טקס חגיגי לפתיחת בית החולים הממשלתי רמב"מ, 1939, באתר ארכיון הסרטים הישראלי בסינמטק ירושלים- אדיר ינקו, דוח מגלה: אלו בתי החולים המזוהמים בישראל, באתר ynet, 27 במרץ 2024
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ בית חולים שלישוני (Tertiary referral hospital) הוא בית חולים בו מתקיים מגוון רחב של שירותי רפואת מומחים
- ^ בניית בית החולים הממשלתי בחיפה נמסרה ל"סולל בונה", דבר, 9 ביוני 1937
- ^ מוחים, דבר, 29 ביולי 1937
- ^ התחלת עבודה, דבר, 18 ביוני 1937
- ^ נפתח בית החולים הממשלתי החדש בחיפה, דבר, 23 בדצמבר 1938
- ^ בדבר מ-23 בדצמבר 1938 כתוב 120,000 לירות
- ^ שביתת רעב של 55 אחיות יהודיות וערביות, דבר, 17 באוגוסט 1947
- ^ Haddad Ch. & Valero A., "Streptomycin in Bubonic Plague", British Medical Journal, (1.1026-1027 .May 29, 1948)
- ^ מקרה זה פורסם בעיתון "הרפואה" (חוברת ט, מאי 1949) אהרון ולירו "Rocky Mountin Spotted Fever"
- ^ בעיות ביטחון בחיפה, דבר, 7 בינואר 1948
- ^ ש. ז., בית החולים הממשלתי בחיפה, דבר, 25 בינואר 1948
- ^ נסים לוי, יעל לוי, "רופאיה של ארץ-ישראל 1948-1799", איתי בחור - הוצאה לאור, מהדורה שנייה, מרץ 2012, הערך "גלי ברוך (בלה) פרופ'", עמ' 155-156
- ^ בית החולים הממשלתי בחיפה מתארגן מחדש, דבר, 20 ביוני 1948
- ^ ועוד לגורלו של בית החולים הממשלתי, דבר, 21 ביוני 1948
- ^ בית החולים הממשלתי בחיפה לרשות ישראל, דבר, 9 באוגוסט 1948
- ^ דיוויד סלע, יהפוך לרמב"ם: לחיפה יש בית חולים, באתר ישראל היום, 4 בינואר 2019
- ^ הבו בית לספריית הרמב"ם בתל אביב, הצופה, 10 בדצמבר 1954
- ^ יעקב העליון, בית החולים רמב"ם בחיפה קיבל מעמד אוניברסיטאי, מעריב, 23 באפריל 1964.
- ^ גלית יצחק-אוגנוב, קורס בינלאומי ברמב"ם: טיפול בפיגועי טרור, באתר חדשות מחלקה ראשונה, 2 בנובמבר 2005
- ^ מלחמת לבנון השנייה, באתר רמב"ם
- ^ יונתן הללי, הרופא והקצין הפצוע רקדו יחדיו בחתונה, באתר nrg, 11 ביוני 2009
- ^ Thompson, James A.; Itskovitz-Eldor, Joseph; Shapiro, Sander S.; Waknitz, Michelle A.; Swiergiel, Jennifer J.; Marshall, Vivienne S.; Jones, Jeffrey M. (6 November 1998). "Embryonic Stem Cell Lines Derived From Human Blastocyst. Science 282 (5391): 1145–1147.
- ^ ד"ר צבי בן-ישי, המרכז הרפואי רמב"ם ותפקידו במערך הרפואה במרחב הצפון, שומרי אחיהם-מורשת חיל הרפואה בפיקוד הצפון, מהדורה שלישית יולי 2012
- ^ חדר מיון ממוגן נחנך היום ברמב"ם, באתר וואלה, 22 באוקטובר 2009
- ^ אחיה ראב"ד, כוננות ברמב"ם: מכינים חניון לאשפוז בחירום, באתר ynet, 29 באוגוסט 2013
- ^ עופר פטרסבורג, איפה הכסף? מתעכב ביה"ח הממוגן ברמב"ם, באתר ynet, 27 באוקטובר 2013
- ^ עדנה אברמסון, רמב"ם: נחנך בית חולים ענק וממוגן לילדים, באתר ynet, 26 ביוני 2014
- ^ אחיה ראב"ד, נחנך ברמב"ם: כך נראה המרכז האונקולוגי החדש, באתר ynet, 30 ביוני 2016
- ^ Kurolap A. et al, Loss of CD55 in Ecolizumab-Responsive Protein-Losing Enteropathy., Research letter. N.Engl.J. Med. 2017 Jul 6:377(1):87-89
- ^ רינה זיסמנוביץ, 62 מיליון שקל נתרמו להקמת מגדל תגליות הבריאות ע"ש הלמסלי בחיפה, באתר ynet, 23 בינואר 2018
- ^
 רוני לינדר, מנהל חדש למרכז הרפואי רמב"ם: ד"ר מיכאל הלברטל, באתר TheMarker, 21 בפברואר 2019
רוני לינדר, מנהל חדש למרכז הרפואי רמב"ם: ד"ר מיכאל הלברטל, באתר TheMarker, 21 בפברואר 2019
- ^ אחיה ראב"ד, ללא מגע אדם: כך תיראה מחלקת הקורונה ברמב"ם, באתר ynet, 3 במרץ 2020
לילך שובל, אירוע מכונן: מחלקות הקורונה בשיתוף צה"ל ובית החולים רמב"ם יוצאות לדרך, באתר ישראל היום, 11 באוקטובר 2020
גלעד שלמור, תיעוד ממחלקת הקורונה העמוסה: "דבר כזה עוד לא ראינו, אין כוחות", באתר מאקו, 11 בינואר 2021 - ^ בועז כהן, צפו: רמב"ם מפנה את מחלקת הקורונה התת קרקעית, באתר כלבו – חיפה והצפון, 6 באפריל 2021