XLA
 | |
| תחום |
אימונולוגיה |
|---|---|
| קישורים ומאגרי מידע | |
| eMedicine | article/1050956 |
| DiseasesDB | 1728 |
| MeSH | C537409, C537409 |
| OMIM | 300300 |
| סיווגים | |
| ICD-10 | D80.0 |
XLA, הנקראת גם אגאמהגלובולינמיה מסוג ברוטון (משמעות השם: א=אין, גאמהגלובולין=נוגדן), היא תסמונת גנטית נדירה שגורמת לחסך חיסוני. חולים ב-XLA חסרים תאי לימפוציטים B בשלים ולפיכך לא מסוגלים לייצר נוגדנים.
תאי B הם חלק ממערכת החיסון ותפקידם התקין הוא ייצור נוגדנים (המכונים גם אימונוגלובולינים) אשר מגנים על הגוף מפני זיהומים (התגובה ההומוראלית של מערכת החיסון). חולים ב-XLA שאינם מטופלים מועדים לזיהומים קשים ולעיתים אף מסכני חיים. חולים לרוב סובלים כבר מגיל ינקות מזיהומים חוזרים, לרוב חיידקיים.
XLA היא תסמונת בתאחיזה לכרומוזום X ולפיכך מוגבלת כמעט לחלוטין לחולים זכרים. שכיחותה באוכלוסייה היא 1 ל-100,000 ילודים זכרים ואין לה שיוך למוצא אתני כלשהו. XLA מטופלת על ידי עירוי תקופתי לכל החיים של נוגדנים תוך ורידיים (IVIG). הטיפול בנוגדנים אינו יכול להשיב את הלימפוציטים B החסרים לחולים, אולם הוא מסייע להם להפחית את כמות ועוצמת הזיהומים הודות לחיסון הסביל לו הם זוכים מהטיפול.
XLA נגרם על ידי מוטציה על גבי כרומוזום X בגן יחיד שהתגלה בשנת 1993 ונקרא Btk. תגלית התסמונת XLA על ידי ד"ר אוגדן ברוטון היוותה פריצת דרך, במאמר שפרסם ב-1952 ובו תיאר ילד שאינו מסוגל לייצר נוגדנים למחלות ילדים שכיחות ולזיהומים. מאמרו של ברוטון הוא התיאור המדעי הראשון של תסמונת חסך חיסוני כלשהי. XLA מסווגת ביחד עם חסכים חיסוניים אחרים על בסיס גנטי כחסך חיסוני ראשוני (primary immunodeficiency disorder).
גנטיקה
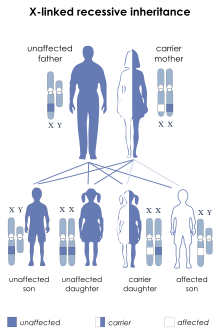
[עריכת קוד מקור | עריכה]הגן Btk, הקרוי על שם מגלה תסמונת (Bruton's tyrosine kinase), משמש תפקיד חיוני להבשלה התקינה של לימפוציטים B במח העצם וכאשר עובר גן זה מוטציה, לימפוציטים B בלתי בשלים לא מסוגלים להשלים את התפתחותם לתאים בשלים ולא מסוגלים לעזוב את מח העצם אל זרם הדם. התסמונת היא בתאחיזה לכרומוזום X (הגן הגורם לה מצוי על כרומוזום X) והיא מוגבלת כמעט לחלוטין לחולים זכרים, בנים לנקבות בריאות הנושאות את הגן למחלה. הסיבה לכך היא שלזכרים יש רק עותק יחיד של כרומוזום X לעומת נקבות אשר להם יש שני עותקים, והעותק התקין יכול אצלן לפצות על קיומו של העותק הפגום. לנשים נשאיות יש סיכוי של 50% להביא בן חולה ב-XLA.
חולה XLA יוריש את הגן הפגום לכל בנותיו אשר יהיו נשאיות בריאות, כלומר לכל נכדיו הזכרים מבנותיו יהיה סיכוי של 50% להיוולד עם XLA. נקבה חולת XLA יכולה להיוולד רק במידה שהיא הבת של חולה XLA זכר ונשאית XLA. במקרים נדירים, תסמונת זו יכולה גם להגרם באופן של מוטציה ספונטנית בעובר של אם לא נשאית.

|

|
אבחון
[עריכת קוד מקור | עריכה]אבחון XLA לרוב מתחיל עקב היסטוריה של זיהומים חוזרים לאורך הילדות, לרוב במערכת הנשימה. האבחון מתבצע על ידי בדיקת דם המראה העדר מוחלט של תאי B (העדר הסמן החלבוני האופייני CD19) וכן העדר של כל סוגי הנוגדנים: IgG, IgA, IgM, IgE, IgD.
בדיקת דם גנטית מאפשרת בנוסף לאבחן את המוטציה המדויקת בגן Btk, אולם בשל נדירות התסמונת ומחירה היקר של הבדיקה, אין היא מקובלת כבדיקת דם שגרתית בכל היריון. לנשים בעלות חולי XLA במשפחתן מומלץ להתייעץ בשירותי ייעוץ גנטי לפני ההיריון.
טיפול
[עריכת קוד מקור | עריכה]הטיפול השכיח ביותר ב-XLA הוא עירוי תקופתי של נוגדנים תוך ורידיים (IVIG) כל 3-4 שבועות. עירוי זה הוא תוצר של דם אנושי של נוגדנים מסוג IgG המופק מאלפי מנות דם. העירוי לא מרפא את חולי ה-XLA אולם מגדיל את תוחלת ואיכות חיי המטופלים על ידי חיסון סביל וחיזוק המערכת החיסונית שלהם. עם עירוי נוגדנים יכולים חולי ה-XLA לחיות חיים בריאים למדי. על מטופל לשאוף למצב בו רמות נוגדנים מסוג IgG עולים על ערך של 800mg/Kg. המינון מבוסס על משקלו של המטופל ורמות הנוגדנים שלו. כלל האצבע של מינון הוא 1g נוגדנים בעירוי לכל 2kg ממשקל גוף המטופל.
זריקות נוגדנים תוך-שריריות (IMIG) היו מקובלות לפני שטיפול העירוי הורידי היה בנמצא, אולם אלו פחות יעילות והרבה יותר כואבות ולכן טיפול זה אינו מקובל כיום.
הזרקת נוגדנים תת-עורית (SCIG) אושרה לאחרונה על ידי מנהל המזון והתרופות האמריקאי (FDA), ומומלצת במקרים של תגובות לוואי חריפות כנגד הטיפול התוך ורידי.
אנטיביוטיקה היא טיפול משלים מקובל לחולי XLA. טיפול אנטיביוטי מקומי (טיפות ומשחות) וטיפול סיסטמי (כדורים) לטיפולים ממושכים. לעיתים טיפול אנטיביוטי ניתן גם כטיפול מונע בככדי למנוע היווצרות זיהומים.
השתלת מח עצם היא דרך אפשרית לרפא XLA, אולם זהו תהליך מסוכן והצלחתו לא ודדאית, ולכן לרב נמנעים מליישם אותו בהקשר ל_XLA במדינות המערב. במדינות מתפתחות שבהן אין גישה סדירה לטיפול נוגדנים יש יותר נכונות להשתלת מח עצם במטרה לרפא כליל את המחלה ולהפסיק את התלות בנוגדנים.
אחת ההבטחות לעתיד בטיפול ב-XLA היא תרפיה גנטית אשר יכולה תאורטית לרפא XLA. טכנולוגיית התרפיה הגנטית מצויה עדיין בחיתוליה ועשויה לגרום לסיבוכים קשים כגון סרטן ואף מוות. כמו כן, טרם ידועות תגובות ארוכות טווח לתרפיה גנטית.
שיקולים נוספים
[עריכת קוד מקור | עריכה]בדיקות דם סרולוגיות (המתבססות על קיום נוגדן לפתוגן או אנטיגן מסוים) משמשות לעיתים קרובות לאבחון מחלות ויראליות. מכיוון שלחולי XLA אין כלל נוגדנים, בדיקות אלו יראו עבורם תמיד תוצאה שלילית ללא קשר למצבם. הדבר נכון לבדיקות האיידס השגרתיות. בדיקות דם מיוחדות (המבוססות על טכניקות לזיהוי חלבון כ-western blot או לזיהוי חומצות גרעין כ-PCR) נדרשות על מנת לאבחן בצורה תקינה מחלות ויראליות בחולי XLA.
מתן חיסונים חיים-מוחלשים לחולי XLA אינו רצוי ואף מסוכן, כגון חיסוני פוליו וחצבת. בספרות המקצועית קיים דגש מיוחד על הימנעות ממתן חיסון אוראלי פוליו מוחלש מסוג סייבין אשר גרם במקרים מסוים להתפרצות מחלת הפוליו בחולי XLA. כמו כן, לא ידוע אם מתן חיסונים פעילים באופן כללי יכולה להועיל לחולי XLA בהיעדר יכולת תקינה לקיים זיכרון חיסוני.
חולי XLA רגישים במיוחד לווירוסים ממשפחות ה-Enterovirus ובמיוחד לווירוסים: פוליו, coxsackie virus (מחלת היד, רגל ופה) ו-Echoviruses. וירוסים אלו עשויים לגרום נזקים חמורים למערכת העצבים המרכזית כגון chronic encephalitis, דלקת קרום המח ומוות. תרופה אנטי-ויראלית ניסיונית בשם pleconaril יעילה כנגד וירוסים ממשפחת ה-picornaviruses. חולי XLA ככל הנראה עמידים, מאידך, לווירוס ה-EBV (הגורם למונונוקליאוזיס - "מחלת הנשיקה") מכיוון שהווירוס זקוק ללימפוציטים B החסרים בגוף החולה.
לא ידוע אם חולי XLA מסוגלים ליצור תגובה אלרגית, היות שהם חסרים נוגדנים מסוג IgE.
אין כל סכנה מיוחדת לחולי XLA בפעילויות בחיק הטבע או במגע עם בעלי חיים.
להבדיל מתסמונות חסך חיסוני ראשוניות אחרות, לחולי XLA אין נטייה מוגברת לחלות במחלות אוטואימוניות.
תסמונת ה-XLA המכונה גם אגאמהגלובולינמיה, דומה לתסמונת חסך חיסוני ראשונית בשם CVID המכונה גם היפוגאמהגלובולינמיה ומבחינה רפואית התסמינים והטיפול בהן זהה. אולם בעוד ש-XLA היא תסמונת מולדת, שהבסיס הגנטי שלה אופיין היטב, CVID עשוי להיווצר במהלך חייו הבוגרים של החולה, והסיבות לחולי טרם ידועות. XLA גם זוהתה בעבר בטעות עם מחלת ה-SCID, מחלת חסך חיסוני חמורה בהרבה ("ילדי בועה").
זן עכברי מעבדה בשם XID משמש לחקר תסמונת ה-XLA. לעכברים יש מוטציה בגרסה העכברית לגן Btk, וסובלים מתסמונת חסך חיסוני דומה לזו של בני אדם, אם כי קלה יותר.
קישורים חיצוניים
[עריכת קוד מקור | עריכה]- הרצאה של האימונולוגית ד"ר נופר מרכוס-מנדבליט, ראש החוג לחסר חיסוני, מסבירה על XLA מתוך כנס באבל קר 2024
- אתר עמותת באבל-קר למען חולים במחלות חסר חיסוני ומשפחותיהם בישראל
- דף פייסבוק של עמותת באבל קר למען חולים במחלות חסר חיסוני ומשפחותיהם בישראל
- BTKBASE - Mutation Databse
- International Patient Organisation for Primary Immunodeficiencies
- The Immune Deficiency Foundation
- More info
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
